リウマチ性多発筋痛症 vs 血清反応陰性の高齢発症関節リウマチ
リウマチ性多発筋痛症(PMR)と血清反応陰性の関節リウマチ(Seronegative RA)はいずれも高齢者の炎症性リウマチ疾患の中で頻度の高い疾患です。
今回はそんな二つの相違点に着目したReviewをご紹介します。
おまけで血清反応陽性と陰性の関節リウマチの違いや、高齢発症と若年発症の関節リウマチの違いまで記載しています。
例のごとく、お忙しい方はまとめをご覧ください。
まとめ
●PMRの最大の鑑別は高齢発症関節リウマチ(EORA)である(特に血清反応陰性の場合)。
●PMRと診断された患者をフォローすると、20%がSeronegative RAだったという報告がある。
●両者とも朝のこわばり、肩関節の病変、炎症マーカー上昇を来し得る。
●最大の鑑別点は、PMRで末梢の関節炎(手、MCP、PIP関節)や抗CCP抗体が出ない事。
●RFは高齢の健常者で上昇し得るため、陽性だからと言って、否定しない。
●肩関節の関節エコーは両者の鑑別に有用ではない(末梢関節のエコーは有用かも)。
●PMRの分類基準で有名なのでEULAR/ACRの2012年の分類基準だが、RAとの鑑別に使えるかどうかについては賛否両論ある。
●PMRではSeronegative EORA以外の鑑別疾患を除外する事も重要。
●PMRでは一定の割合で炎症マーカー正常が見られるという報告があるが、発表された年、PMRの診断根拠を吟味すべき。組み入れにそもそもSeronegative RAが含まれている可能性がある。
●PMRでは15mgのグルココルチコイドを3週間投与しても完全に反応するのは半数という報告があるが、この報告はSeronegative RAを含んでいる可能性が否定できないため、まだ『狭義のPMRは原則治療反応性が良い』と考えてよいだろう。
●一方他の鑑別疾患でもPSL15mgにほとんど反応してしまうので注意。
●血清反応陰性のRAは2010年のACR/EULAR分類基準の性質上、RFや抗CCP抗体が陰性だと、分類基準を満たすために、炎症マーカーが高くないといけなかったり、罹患関節数が多くないといけないため、血清反応陽性RAよりも診断時の活動性が高く、治療の反応がやや遅いが、治療反応性は極めて良好。
●ただし、2年間の観察では関節破壊は血清反応陽性RAと同程度なので、DMARDsによる治療は必要だろう。
概要
リウマチ性多発筋痛症
●70~80歳台で有病率が最も高く、90歳までゆっくり増加する。
●典型的な症状は両肩・大腿近位部の痛みや45分以上持続する朝こわばり。
●炎症マーカー(CRPや赤沈)は通常上昇するが、低値(もともとは”正常”であるという記載を小生が修正)である事で否定はできない。
※Lancet 2017のPMRのReview(PMID=28774422)では7~20%の症例で赤沈40mm/h未満とされています。言葉が一人歩きして、いろいろな文献ではこの40mm/hが『正常』と誤訳されています。
※さらに問題点は、Lancet Reviewで引用された元文献は1997年(PMID=9040299)と1999年であり、PMRの診断は①50歳以上、②近位側の痛み、③少量ステロイドに反応することでなされております。またこの年代は、抗CCP抗体が登場した1998年、ELISAの第一世代が使われ始めた2000年(PMID=10643712)の境界の時期であり、Seronegative RAの概念が存在していなかった事を考えると、PMRの最大の鑑別であるSeronegative RAの除外がなされていなかった可能性があります。
※CRPに関しては用いている検査キットによって違いが生じる可能性があります。海外の正常の基準は往々にして日本のキットと異なりますので、海外の”CRP正常のPMR”が必ずしも日本でも同様と考えるべきではありません。
※なお、2018年の論文(PMID=29686435)ですら、炎症マーカー正常のPMRを謳うものがありますが、こちらでは関節エコーの所見が大事だと言っております。しかし関節エコーはEULAR/ACRの2012年のPMRの分類基準でも言われているように、肝心な関節リウマチとPMRを区別はできないと言っています。
※結論から申しますと、炎症マーカーが正常のPMRは関節リウマチの可能性を考えるべきであります。もちろん、可能性がゼロではありませんが、稀と考えるべきです(全PMRの1.5%→PMID=30649507)。
関節リウマチ
●関節リウマチは高齢者でも一般的な炎症性疾患であり、有病率は2%(PMID=11354562)。
●RF、抗CCP抗体陰性のものを血清反応陰性関節リウマチ(Seronegative RA)と呼ぶ。
※上述したように、抗CCP抗体と総称されたのが1998年頃、ELISAの第一世代が登場したのが2000年頃です。
●Seronegative RAはPMRのmimickerで、いくつかの研究では最初にPMRと診断された患者で20%以上がフォローアップ期間中にSeronegative RAと診断が変わったという(PMID=11602472)。
●1992年にHealey(PMID=1629826)はPMRとSeronegative RAは同一疾患である可能性を示唆したが、最近になり、この説はまた密かに浮上している(PMID=28638694)。
診断と分類基準
リウマチ性多発筋痛症
●診断のための特異的な検査はない。
●他のmimickerを除外することが大事。特に高齢発症の関節リウマチ(Elderly onset RA: EORA)は最大の鑑別。
●グルココルチコイド治療に迅速に反応することが診断の基準として用いられてきたが、15mgの経口グルココルチコイドを3週間投与しても完全に反応する患者は半数という報告がある(PMID=17530680)。
※この報告は2007年のものであり、関節リウマチの2010年の分類基準よりも以前になります。PMRの診断根拠は①炎症マーカー上昇(赤沈>30mm/h)、②朝のこわばり30分以上、③四肢近位の痛みとされています。Inclusionされた症例でもフォローアップで関節リウマチと判明したものもあります。診断があいまい、関節リウマチの完全な除外がされていない可能性がある事を加味すると、『PMRの半数はグルココルチコイドに反応しない』と結論づけるのは時期尚早かもしれません。
※また、15mgの経口グルココルチコイドへの反応は他のPMR mimickerでもしばしば見られるので注意が必要です。
●いくつかの分類基準があるが、最も新しいのはEULAR/ACRが2012年に出した分類基準である。
2012年 EULAR/ACR分類基準

関節エコーなし:4点以上でPMRと分類
関節エコーあり:5点以上でPMRと分類
※この分類基準では関節エコーで関節リウマチとPMRを区別できないと結論づけておりますが、最もPMRらしい所見は末梢関節の滑膜炎がない事とのことです。RFやACPAが陰性であることも鑑別点に上がりますが、後述の通り、RFに関しては年齢とともに上昇する可能性があるため、RF陽性だからPMRは否定的と考えるべきではありません。
※ちなみに分類基準は診断のための基準ではないことに注意してください。
●EULAR/ACRの2012年の分類基準に関しては賛否両論があり、関節リウマチとPMRを区別できたという報告(PMID=24297384)もあれば、出来なかった(特に血清反応陰性の関節リウマチ)という報告(PMID=26834222)もある。
→『分類基準を満たすためPMR』という診療は危ないです。
関節リウマチ
●1987年のACR分類基準と2010年のACR/EULAR分類基準がある。
●1987年のACR分類と比べて、2010年のACR/EULAR分類基準は血清マーカー(RFやACPA)を重視しているため、血清反応陰性の関節リウマチを見逃す可能性がある。
→ある報告では血清反応陰性の関節リウマチのうち、27.5%しか2010年のACR/EULAR分類基準を満たさなかったようです(PMID=29624625)。
→別の報告では234人のうち15.4%が血清反応陰性でした(PMID=30564452)。
1987年 ACR分類基準

4項目以上と関節リウマチと分類
2010年ACR/EULAR分類基準
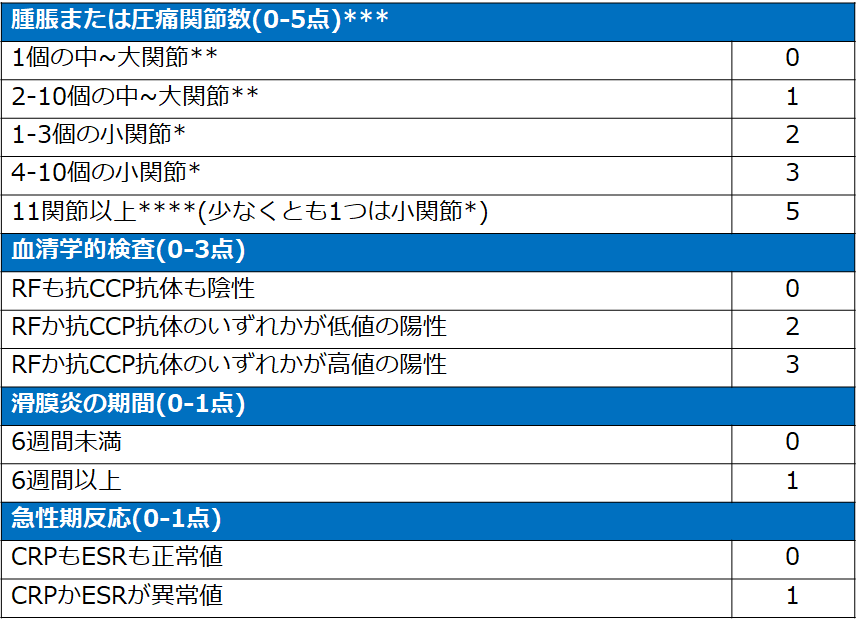
6点以上を関節リウマチと分類
血清反応陽性 vs 血清反応陰性の関節リウマチ
●RFや抗CCP抗体は予後不良因子とされている。
●一方で、血清反応陰性の関節リウマチ患者の方が、関節エコーによる関節と腱スコア、腫脹関節、疾患活動性、医師のグローバルアセスメント(PGA)が高いという報告がある(PMID=30564452)。
●血清反応陰性の関節リウマチと比べて、血清反応陽性の関節リウマチは放射線で確認できる関節破壊の割り合いが高いという報告(PMID=22110122)があれば、上記の報告では、関節破壊の進行は血清反応陰性の関節リウマチと同程度であったという報告もある(PMID=30564452)。
※血清反応陰性の関節リウマチは2010年のACR/EULAR分類基準を満たそうとすると、RF、抗CCP抗体が陰性の分、どうしても罹患関節数が多くなったり、炎症マーカーが高くなったりするため、血清反応陽性の関節リウマチよりも診断時の疾患活動性が高く出てしまいます。治療反応はやや遅いですが、治療効果は良好という認識です。
※関節破壊の進行に関しては血清反応陽性と同等という上記の報告(PMID=30564452)がありますが、観察期間が2年と短いです。いずれにせよ、DMARDsによる治療は必要かもしれません。
※血清反応陽性の関節リウマチは関節破壊の高リスクであるため、DMARDsによる集学的な治療が必要な事は言うまでもありません(PMID=15308518/25903353)。
高齢発症 vs 若年発症の関節リウマチの違い
●他疾患同様、関節リウマチには年齢層によって異なる集団がある。
●以下に高齢発症(Elderly onset RA: EORA)と若年発症(Young onset RA: YORA)の関節リウマチの違いをまとめる。

DMARD:疾患修飾抗リウマチ薬、EORA:高齢発症型関節リウマチ、HAQ:健康評価質問票、N.E.:評価されていない、PMR:リウマチ性多発筋痛症、YORA:若年発症型関節リウマチ
※上記表はPMID=4038365/24731866/30415498/32728836をまとめたもの
●YORAは典型的には手指、手関節、足趾の小関節に対照的に生じる多関節炎であるが、肩関節病変はない。一方でEORAは25%がPMR様に発症する。
●RF陽性率に対する年齢の影響はよく知られており、高齢者では免疫系の加齢に伴う調節障害により、RFが高値になる可能性があるという説を唱えるものもいる(PMID=23556986)。
●高齢患者では多剤併用(ポリファーマシー)や他の併存疾患もあり、若年者と比較して積極的な治療が副作用を助長する可能性がある。
→Real world dataでも高齢者の方が生物学的製剤の使用率や2剤以上のDMARDsの併用率が低いというデータがあります(PMID=16414968)。
高齢発症関節リウマチ vs リウマチ性多発筋痛症の相違点
症状
●EORAはPMRの最大の鑑別。
●急性発症の肩関節炎に加えて、両疾患の特徴は45分以上の朝のこわばり、赤沈の上昇、低用量プレドニゾロンへの良好な反応性がある。
●臨床的にはプレドニゾロン12.5~25mg/日の治療で有意な改善が得られない場合は純粋なPMR以外の診断を視野に入れるべき。
●また、プレドニゾンやプレドニゾロン以外のグルココルチコイドへの変更が有効な場合もあり、考慮すべき。
※ここはエビデンスは十分ではありませんが、エキスパートオピニオンとして、重要です。すでにPMRの半数は15mgのPSLに反応しなかったという報告をご紹介しましたが、基本的にはPSLの反応性がとても良いというのがPMRの特徴と考えるべきです。反応が乏しい場合は他の疾患を考慮する。そしてプレドニゾロンが無効の際にリンデロンにすると有効の場合もあります。
●発熱、食思不振、体重減少、倦怠感などの全身症状はEORA、PMRの両方でみられる可能性がある。
※ここでいう発熱は38度未満の微熱を指します。PMRで高熱が一過性に出る可能性はありますが、基本的に高熱が持続する場合はGCAを含めた他疾患を考えるべきでしょう。
●末梢の関節炎はPMRよりも関節リウマチ寄りだが、PMRでも手関節や膝関節に非対称性の単関節炎や多発単関節炎を呈することがある。しかし関節炎はびらん性ではなく、一過性、軽度でコルチコステロイドの増量で完全に消退する。
●PMRの関節炎はEORAとは対照的に再発時はほとんどが単関節炎として出現する。
●手関節炎が発症しているときに少なくとも1つのMCP、PIPに関節炎がある場合はPMRの診断の確率は下がる。
→末梢の関節炎はやはり関節リウマチらしさを上げます。ある前向き試験の結果では手関節、MCP関節、PIP関節に関節炎を呈するPMRは4.8%しかないといいます(PMID=18980958)。
●しかし末梢手指の浮腫、手根管症候群はPMRでもEORAでも見られる。
●特にコルチコステロイドに反応性で予後良好(Remitting)、血清反応陰性(Seronegative)、左右対称性(Symmetrical)、滑膜炎(Synovitis)、手背の圧痕性浮腫(Pitting Edema)はPMR患者で頻繁に見られる。
検査
●EORAとPMRを鑑別するものとしての抗CCP抗体の有用性が協調されている。一方で前述したとおり、RFに関しては高齢で上昇するため、RF陽性でPMRを除外するべきではない。
●肩と股関節の関節エコーはEULAR/ACRの2012年の分類基準で言われた通り、肩のその他の病変とPMRの鑑別に有用かもしれない。
●PMRでは三角筋下滑液包炎、上腕二頭筋腱鞘炎、転子部滑液包炎、滑膜炎を認める。
●しかし、上述した通り、関節エコーはPMRと関節リウマチとの鑑別には不向き。
※肩関節の関節エコーはPMRとEORAを鑑別出来ませんが、末梢の関節炎があるかを関節エコーで調べに行くことは重要であると考えます。
●18F-fluorodeoxyglucose PET-CTはPMRとEORAの鑑別の方法として提案されている。
→しかし、評価領域の数に差がある点や手技が標準化されていない点、PETへのアクセスが臨床現場では制限されている点、などの問題がある。
●PMRとEORAが同一の患者で存在し得ることも診断を難しくしている。
病態生理
●SeronegativeなEORAとPMRは同じHLAを有するという報告がある(PMID=11196513)が、まだ議論の余地がある。
●病原体関連分子パターンや内因性ペプチドを認識し、自然免疫応答を活性化するToll様受容体が活動性PMR患者の末梢単核球や関節リウマチの滑膜細胞に多く存在している。
●しかし、炎症性疾患や感染症と関連するTLR4遺伝子のコードバリアント(受容体機能を変化させ得るAsp299GlyとThr399lle)はPMR患者とSeronegative EORA患者で違いはなかった。
●NK細胞は定義上は骨破壊を起こすことで重要と考えられているが、PMRでは存在しない。
●結局のところ、両者の発症における誘因は未だ不明。
治療
リウマチ性多発筋痛症の治療
●PMRの治療には通常12.5~25.0mgのプレドニゾロンを用いる(PMID=26352874)。
●しかしこの用量はBMIや併存疾患、ステロイド関連副作用のリスクに応じて、患者個別に調整されるべきである。
●PMR間に関するEULAR/ACRの推奨は1日のステロイド用量を分割するのではなく、単回投与する事を示唆している。
→これは一部のエキスパートオピニオンによるが、分割の方が有益である場合がある。
●ステロイドの開始量と減量レジメンについては十分研究されていない。
●初期量を3~4週間維持した後、4~8週間以内にプレドニゾロン10mgまで漸減することが推奨されている(PMID=26352874/26359489)。
●初期量のあとは、10mg/日になるまで2~4週ごとにPSL2.5mgずつ減量し、その後は1mgずつ1か月ごとに減量することが推奨される。
●再発(PMR症状の再発と炎症マーカーの上昇によって定義)した場合は、再発前の用量まで増量し、その後4~8週間以内に再発した時の用量まで漸減する。
●一部の患者では少量のグルココルチコイドが何年も、場合によっては一生必要な場合がある。
●近年、PMR治療でグルココルチコイドを減量させる薬剤としてメトトレキサートが提案されている。特に7.5~10.0mg/週の少量MTXは再発、治療の長期化、重篤な有害事象のリスクがある場合に、経口グルココルチコイドと併用する初期治療として、再発時やグルココルチコイドの反応不十分、グルココルチコイドの有害事象がある場合には、フォローアップ中の治療として提案されている。
●ミゾリビンはミコフェノール酸モフェチルと類似した作用機序を持つ経口免疫抑制薬で、イノシン一リン酸脱水素酵素を阻害する作用を持つが、PMRやSeronegative EORA患者でグルココルチコイド量を減量させる薬剤としてMTXと劣らないと評価させた。
→しかし、日本では1984年から利用可能だが、いくつかの国では利用できないことが問題点。
●ヒドロクロロキン、アザチオプリン、レフルノミドなどの合成DMARDsはPMRでのデータが少ないため、治療オプションとして考えられていない。
●2015年のEULAR/ACRのRecommendationではPMRの治療にTNFα阻害薬を使用しないことを強く推奨されている。これはSeronegative EORAとは真逆である。
●IL-6阻害薬としてトシリズマブがPMRの治療として注目されたが、5つのRCTの結果にいて、MTX不応やTNF阻害薬不応の患者において有効性や安全性が実証されている。
高齢発症関節リウマチの治療
●EORAにおいてグルココルチコイドの全身投与の役割は制限されている。
●グルココルチコイドを使用してもDMARDなどを開始または変更する際の短期治療にとどめ、迅速に減量するべきである。
●一方で高齢者は糖尿病、高血圧症、骨粗しょう症、眼症状などのグルココルチコイド関連の副作用が起こりやすくなっている。
●よって、ステロイド治療のリスクとベネフィットを開始前に評価するべきである。
※その他の治療に関しては関節リウマチに準じます。患者ごとに治療のリスクは考慮すべきです。
【参考文献】
Ciro Manzo, et al. EMJ . 2019;4[3]:111-119. "Polymyalgia Rheumatica And Seronegative Elderly-Onset Rheumatoid Arthritis: Two Different Diseases With Many Similarities"
→Pubmedに収載されていない論文。Impact factorもそれほど高くない雑誌です。
→著者は炎症マーカー正常のPMRが存在すると訴える人物です。