関節リウマチはどうやって発症するのか?~関節リウマチの自然史~
関節リウマチがどうやって発症して行くのか分かりますか?
EULAR(欧州リウマチ学会)は2012年に、関節リウマチになるまでの段階(自然史)を下図の通り、6つのフェーズに分けて定義しました(1)。
関節リウマチが発症してからの治療はかなり確立して来ましたが、発症の仕方が分かれば、発症前に予防するが出来たらいいですよね。
今回は、この関節リウマチの自然史について6つのフェーズの中身を、一つずつ説明していきたいと思います。
お時間がない方は関節リウマチの自然史の概要だけご覧ください。より知識を深めたい場合は各フェーズの詳細をご覧ください。元論文のIDも記載していますので、宜しければご覧ください。
関節リウマチの自然史の概要

図は論文(2)より引用
注意すべきは以下の二つです。
①全ての関節リウマチ患者がこれらのフェーズを経る訳ではない事。
②ここのフェーズは互いに排他的でない事(同時に2つのフェーズが起こり得る)。
Phase A: 関節リウマチの遺伝的リスク
関節リウマチの一番最初のステップは、ある個人が関節リウマチの遺伝的リスクを有する事から始まります。特にRF, 抗CCP抗体などの自己抗体が陽性である方の5割が遺伝的リスクを有すると言われています。
遺伝的リスクの代表的なものが特定のHLAであり、中でもShared Epitope(以下に解説あり)を有する方は関節リウマチの発症のリスクが3倍上がるという日本からの報告があります。
注意すべきは、このフェーズにいる方は遺伝的リスクを持っているものの、基本的には健常者である事です。無症状なのに、家族が関節リウマチだから、心配で来られる患者様はいらっしゃるかもしれませんが、リスク遺伝子があるからと言って、必ず関節リウマチを発症するわけでもありません。
また、強いリスクと言われているのは血縁関係にある一親等に関節リウマチ患者がいる場合です。つまりは親や子供に関節リウマチ患者さんがいる場合はリスクはあるかもしれませんが、兄弟や祖父母、叔父、叔母が関節リウマチを発症していても、自分が関節リウマチを発症するリスクは、一親等よりも低いです。もちろん血縁関係にない配偶者やその両親は該当しません。
Phase B: 関節リウマチの環境リスク
遺伝的に同一である双子でも環境が異なると、抗CCP抗体の陽性に差が出る事が分かってから、遺伝的リスクだけでなく、環境要因も重要である事が言われるようになりました。環境要因の中でも喫煙はRFや抗CCP抗体が陽性、さらには関節リウマチの発症に関係していると言われています。
Phase C: 関節リウマチに関連する全身性自己免疫
遺伝的要因と環境要因が重なると関節リウマチが発症しやすくなると言いましたが、次の段階は、全身性の自己免疫反応が起こる段階です。全身性の自己免疫反応というのは、具体的にはRFや抗CCP抗体などの自己抗体が産生される段階です。
RFと抗CCP抗体はそれぞれ、臨床症状が現れる2.0年、4.5年前から陽性となる事が分かっていますが、この時期は無症状である事が多いです。
外来ではしばしば『自己抗体が陽性だから、関節リウマチを発症するリスクが高い』と紹介されます。実際、自己抗体が陽性の場合、どれくらい関節リウマチに発展するでしょうか。
RFが陽性の場合、5年以内に関節リウマチを発症する確率は1.5%、抗CCP抗体でも5%しかありません。つまり、それほど心配はしなくても良いのです。
なお、全身性の自己免疫反応に先立ち、肺や口腔、消化管の局所粘膜での炎症・免疫異常が起こると考えられております。例えば、前述したたばこは肺での炎症から、抗CCP抗体の抗原であるシトルリン化蛋白が産生されますし、歯周病の原因菌であるPorphyromonas gingivalisや、消化管のPrevotella copri, Lactobacillusなどがそれぞれ局所で炎症・免疫異常を来すことで抗CCP抗体が産生されることが分かっています。
Phase D: 臨床的関節炎のない症状(関節痛)
さて、次の段階が、関節炎(関節の腫脹など)は起こしていないにも関わらず、関節痛が出現する段階です。この段階の患者(関節痛がある患者)では、RFや抗CCP抗体が陽性である場合、1年以内に関節リウマチを発症する確率が30%という報告があります。つまりは"Phase Dの関節痛を有し、自己抗体が陽性の患者"は、前述した”Phase Cの症状がなく、自己抗体が陽性のみの患者”と比較すると、格段に関節リウマチを発症する確率が高いという事です。
ただ、今まで関節炎が起こる前段階の定義が各医師毎にバラバラで曖昧でした。そこで、2016年にEULAR(欧州リウマチ学会)は、臨床的に疑われる関節痛患者(Clinically suspect arthualgia: CSA)と定義しました。このように定義されることで、今後の関節炎を発症する前の段階の患者さんの研究がしやすくなりました(各フェーズの詳細に定義を記載しています)。
さて、この段階は診察では関節炎がないものの、MRIをすると、関節炎が所見が見られたという報告があります。しかし、コストの問題と、感度が高すぎるために健常者でも非特異的な炎症所見が見られることがある問題のため、わざわざそこまでして異常を見つけて治療する意義があるかについてはまだ定かではありません。
じゃあ関節エコーはどうかというと、確かにコストの面ではMRIより断然安いです。感度に関してはMRIよりやや劣りますが、身体所見で異常がなくても滑膜炎を検出できるため、個人的にはエコーで滑膜炎が見られたら、有意と取っても良いかもしれません。ただ、この滑膜炎も本当に関節リウマチに発展するかについては分かっていません。注意深く様子を見ながら、持続する場合はNSAIDsや軽めのcsDMARDs(サラゾスルファピリジン, ブシラミン)などを使用しても良いのかもしれません。個人的にはケアラム(イグラチモド)が有効な事が多いです(COIはありません)。
関節痛の段階での画像検査があまり当てにならない(特異性が不明である)事は申しましたが、関節リウマチの発症を症状や自己抗体、バイオマーカーなどで予測する流れがあります。過去の記事でも取り上げましたが、以下のような予測モデルがあります。


Phase E: 未分類関節炎
このフェーズは関節痛だけでなく、腫脹を伴う関節炎はあるものの、早期関節リウマチの分類基準を満たしていない状態を指します。Phase Dの関節痛のように、一部は自然に改善する可能性がある一方、長期フォローすると、2割程度に関節リウマチを発症したという報告があり、特にRFや抗CCP抗体が陽性の場合は関節リウマチに発展しやすいとのことです。
このフェーズで重要な事は関節炎はあるものの、ACR/EULAR 2010年の早期関節リウマチの分類基準を満たさないという事です。この分類基準で重要なのは関節炎の数です。数が多ければ点数も多くなるため、早期関節リウマチ(Phase F)と分類できる可能性があります。外来で関節炎はあるものの、関節炎の数が少ないために分類基準を満たさない患者では、関節エコーなどで積極的に滑膜炎がないかを見に行く必要があります。実際、関節エコーでの所見も滑膜炎としてカウントして上記分類基準を補完すべきという論文も出ています。
また別の注意点としては未分類関節炎は関節リウマチ以外にもあらゆる膠原病、その他の疾患で起こり得るという事です。関節リウマチと決めつけずに長期的に経過を見ていく事が重要かもしれません。その時はPhase D同様、NSAIDsや軽めのcsDMARDsを使用しても良いかもしれません。
ACR/EULAR 2010年の早期関節リウマチの分類基準
※6点以上を関節リウマチと分類する
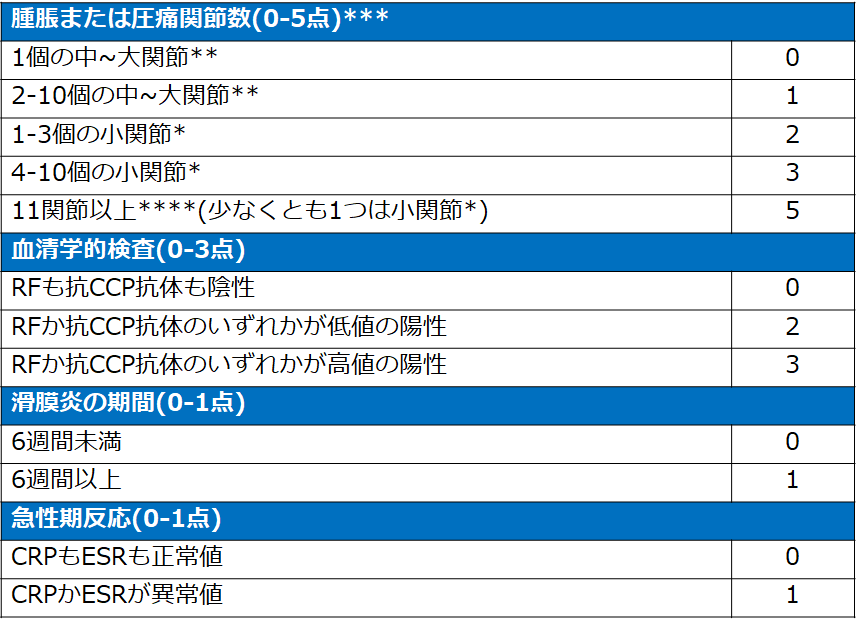 *:MCP, PIP, MTP2-5, 第1IP, 手首を含む
*:MCP, PIP, MTP2-5, 第1IP, 手首を含む
**:肩, 肘, 股関節, 膝, 足首を含む
***:手指・足趾のDIP, 第1CMC, 第1MTPは除外
****:顎関節, 胸鎖関節, 肩鎖関節を含む
低値の陽性:正常上限以上だが、正常上限の3倍以下
高値の陽性:正常上限の3倍より大きい
Phase F: 関節リウマチ
関節リウマチには早期関節リウマチと確立した関節リウマチがあります。早期関節リウマチは上述した通り、ACR/EULAR 2010年の早期関節リウマチの分類基準を用いて診断します。この分類基準は早期の関節リウマチを拾い上げるために、感度が高いものの、特異度が低くなっている事が問題です。つまりは他の疾患でも分類基準を満たしてしまう点です。ただし、RFや抗CCP抗体などが異常に高値である場合は関節リウマチと診断してしまっても良いでしょう。
発症から時間が経過した関節リウマチの診断には1987年のACR分類基準を用いることが良いです。この分類基準は感度は低いものの、特異度が92.9%と非常に高いのが売りです。ただし、早期に専門医を受診する事が多くなったためか、初診時にリウマトイド結節やX線で骨びらんが見られる患者さんは少なくなりました。
ACR1987年の関節リウマチの分類基準
※4項目以上を関節リウマチと分類する

各フェーズの詳細
Phase A: 関節リウマチの遺伝的リスク
Genetic
●関節リウマチの遺伝的リスク要因ですが、Seropositive(RFまたは抗CCP抗体が陽性)の関節リウマチ患者の50%までに遺伝的リスク要因が関与すると言われています。
●特に一親等(親と子供)に関節リウマチ患者がいる個人(FDR-RA)では関節リウマチ発症のリスクが約3倍になります(PMID=23897126 )。
●遺伝的リスク要因の中でも3割を占めるのはHLAであり、特にHLA-DRB1(DR4)の遺伝子型のDR抗原のβ鎖をコードするHLA-DRB1 の対立遺伝子*0101、0401、0404、0405などが関連していることが判明しております。
●これらの対立遺伝子の超可変領域の70~74番目に人種を超えて共通する(Q/R)(K/R)RAAというアミノ酸配列がある事が判明し、Shared Epitope(SE)と呼ばれております。これを持っていると関節リウマチの発症リスクが3倍上がると言われています(PMID=10765919)。
●興味深い事に、HLAが関与するのは抗CCP抗体が陽性の群だけです。
●その他にも、以下のように多数の遺伝子が関節リウマチに関連する報告があります。

文献(3)より
Epigenetic
●EpigeneticはDNA塩基配列の変化を伴わない細胞分裂後も継承される遺伝子発現あるいは細胞表現型の変化を言います。
●DNAのメチル化やヒストンのアセチル化などが含まれます。
●関節リウマチではEXOSC1のメチル化が見られる場合があります。
●抗CCP抗体が陽性のHLA-DRB1がある喫煙者ではDNAのメチル化レベルが高いと言われます。
●2つの研究から、関節リウマチ患者では滑膜線維芽細胞でのDNAのメチル化と翻訳のパターンが関節毎に異なる事が報告されております(PMID=28332497)。
→これは、何故関節リウマチでは、ある関節だけが重度の傷害を受けるのかの説明になるかもしれません。
Phase B: 関節リウマチの環境リスク
●遺伝的に同一である双子でも環境が異なると抗CCP抗体陽性に差が出る事が言われてきました。そのため、遺伝的リスクだけでなく、環境要因も重要ではないかと考えられました(PMID=24276366)。
●環境要因の中では喫煙は明確なリスクとなることが言われております。
●喫煙と関節リウマチの関係はRF、抗CCP抗体が陽性患者で強く示されています(PMID=19174392, 27477806)。
●喫煙は肺の粘膜のシトルリン化に関係し(PMID=18413445)、シトルリン化蛋白は抗CCP抗体の抗原となります。
●その他のリスク因子には、肥満、低社会経済的教育ステータス、紫外線曝露、シリカ曝露などが含まれます。
●2001年に世界貿易センターがテロにより崩壊した事は有名ですが、その救助にあたった消防士達が後に関節リウマチを含む様々な全身性の自己免疫性疾患のリスクが上昇したと言います(PMID=25779102)。
●一方で長期の母乳栄養、中等度のアルコール摂取は関節リウマチの予防に関係すると言われます(PMID=22819092, 22120459 )。
→だからと言って飲酒を強く勧める訳ではありません。これは単に統計的な有意差が出ただけかもしれません。
Phase C: 関節リウマチに関連する全身性自己免疫
全身性の自己免疫
●RF(IgM型)と抗CCP抗体はそれぞれ、臨床症状が現れる2.0年(中央値、範囲0.3~10.3年)、4.5年(中央値、範囲0.1~13.8年)前から陽性となる事が分かっています(PMID=14872479)。
●抗CCP抗体が上昇すると、血清のサイトカインやケモカインが上昇する事が報告されており、臨床的な症状が出る前から関節リウマチに関連した炎症が起こっている事を示唆します(PMID=22662108)。
●一方で、上記の自己抗体が単独で陽性の時、5年以内に関節リウマチを発症する陽性的中率はRF(IgM)でPPV1.5%、抗CCP抗体でPPV5%しかないありません。一方でハイリスク群では陽性的中率はそれぞれPPV37.7%、PPV69.4%に上昇します(PMID=14872479)。
→よってRFや抗CCP抗体の単独陽性は健常者では関節リウマチの発症を予期しません。
●抗CCP抗体の様なシトルリン化蛋白に対する抗体よりもカルバミル化蛋白に対する自己抗体が関節リウマチ患者で発見され、抗CCP抗体やRFよりも高い特異性があると言われております(PMID=21987802)。
→ただしこの抗体は今まで血清反応陰性の関節リウマチでは陽性とならず、また、関節リウマチの発症を予測するものではないようです。
●遺伝的要因や環境要因が重なって全身性自己免疫を起こす事が知られておりますが、Phase AやPhase B以外の要因でも全身性自己免疫を起こす可能性があります。
●全身性自己免疫反応が起こる事に先立ち、肺や口腔、消化管の局所粘膜での免疫異常が起こると考えられております。
局所粘膜での自己免疫
●IgA型の抗CCP抗体が関節リウマチ患者で発見されていますが、これは歯周(Porphyromonas gingivalis, Aggregatibacter actinomycetemcomitans)、消化管(Prevotella copri, Lactobacillus)などの粘膜での微生物に対する免疫が自己免疫を惹起する事を示唆します。
●例えば、Porphyromonas gingivalisは歯周病の原因菌ですが、peptidylarginine deiminase(PPAD)によってアルギニンをシトルリン化出来ます。これによりシトルリン化された自己抗原が口腔粘膜で産生され、免疫寛容が破綻し、抗CCP抗体などの自己免疫反応が惹起されると考えられております(PMID=23902301)。
●腸内細菌叢の変化も関節リウマチの発症に関係します。例えば、Lactobacillus属(PMID=23483307)やPrevotella copri(PMID=24192039)は無治療の関節リウマチ患者で増加している事が知られています。
●以下に局所免疫と関節リウマチのリスクの関係を検討した研究の一覧を載せます。

Phase D: 臨床的関節炎のない症状(関節痛)
●RFや抗CCP抗体が高い患者さんは、関節炎はなくても関節痛を有する場合、一定の割合で関節リウマチに移行する事が様々な報告で分かっています。
●例えば、関節痛があり、自己抗体を持つ個人は、1年以内にRAを発症する可能性が約30%という報告があります(PMID=21062853)。
●また、確率が高い所では、抗CCP抗体が陽性の関節症状がある個人では関節リウマチを発症するリスクが約50%まで上昇するという報告もあります(PMID=24728331)。
●関節痛が一過性に改善してしまう場合も多いですが、関節リウマチに発展するリスクがある関節痛を想起に同定する事が大事ですが、今まで、どのような関節痛が関節リウマチに発展しやすいか定義が曖昧でした。
●それを解決するべく、EULARは2016年に以下のように関節リウマチに発展するリスクがある関節痛を"臨床的に疑われる関節痛患者"と定義しました(PMID=27991858)。
臨床的に疑われる関節痛患者(Clinically suspect arthralgia: CSA)
病歴
▸ 1年以内の関節症状の発症
▸ 症状がMCP関節に限局している
▸ 朝のこわばりが60分以上
▸ 最も重い症状が早朝に起こる
▸ 一親等に関節リウマチの患者がいる
身体所見
▸ 拳を握れない
▸ MCP関節のスクイーズテストが陽性
→3項目以上で感度90%以上、4項目以上で特異度90%以上
●関節リウマチを発症するリスクがある関節痛を定義した事により、今後の研究がさらに発展するものと思われます。
●"臨床的に疑われる関節痛患者"の画像的な評価を検討した文献も散見されます。例えば、関節炎がなくても、関節痛の段階で、MRIでは44%に関節の炎症所見が認められていたようです(PMID=24718962)。
→この結果からは、関節痛患者では早期にMRIを行う方が良いのでは、と思うかもしれませんが、MRIのコストが高い事と、健常者でも年齢とともに滑膜炎所見が見られることがあるため、関節炎との区別がつかない事が問題点として挙げられます。
→MRIは値段が高く、感度が良すぎる割に、特異度が低いという事ですね。MRIで滑膜炎があった=ただちに治療にはならない事に注意してください。
●関節エコーでこの"臨床的に疑われる関節痛患者"を診断する研究もあります。結果はMRIと比較すると、グレースケールで滑膜炎を検出する感度は50~78%、特異度は80~94%、パワードップラーで滑膜炎を検出する感度は19~58%、特異度は98~100%とやや劣っておりました(PMID=30764862)。
→コストの面では、身体所見で関節炎がない患者では関節エコーを行い、本当に滑膜炎がないかを見ることが重要でしょう。
→しかしここでも問題となるのが、エコーで認めた滑膜炎が果たして今後、関節リウマチになるのかどうか、という点です。
→長期的な予後が分かっていない現状では、直ちに関節リウマチの強化療法を行うというよりも、NSAIDsや軽めのDMARDsなどを行う事が良いのかもしれません。
●関節痛の段階での画像検査があまり当てにならない(特異性が不明である)事は上述しましたが、関節リウマチの発症を症状や自己抗体、バイオマーカーなどで予測する流れがあります。
●過去の記事でも取り上げましたが、以下のような予測モデルがあります。


●別の予測モデルでは臨床的特徴、血清学的所見にエコー所見などを組み合わせたものもあります(PMID=24728331)。
Phase E: 未分類関節炎
●このフェーズは関節炎はあるものの、早期関節リウマチの分類基準を満たしていない状態を指します。
●未分類関節炎は関節リウマチ以外にも様々な膠原病になり得ます。
●Phase Dの関節痛のように、一部は自然に改善する可能性がある一方、長期フォローすると、2割程度に関節リウマチを発症したという報告(PMID=25936224)があり、特にRFや抗CCP抗体が陽性の場合は関節リウマチに発展しやすいとのことです。
●このフェーズで重要な事は関節炎はあるものの、ACR/EULAR 2010年の早期関節リウマチの分類基準を満たさないという事です。
ACR/EULAR 2010年の早期関節リウマチの分類基準
※6点以上を関節リウマチと分類する
※1~4の各項目は少なくとも6週間持続していなければならない
 *:MCP, PIP, MTP2-5, 第1IP, 手首を含む
*:MCP, PIP, MTP2-5, 第1IP, 手首を含む
**:肩, 肘, 股関節, 膝, 足首を含む
***:手指・足趾のDIP, 第1CMC, 第1MTPは除外
****:顎関節, 胸鎖関節, 肩鎖関節を含む
低値の陽性:正常上限以上だが、正常上限の3倍以下
高値の陽性:正常上限の3倍より大きい
●ただし、ここにもピットフォールがあり、診察で有意な数の関節炎を認めなくてもエコーなどの画像検査でちゃんと広い上げることが重要です。
●実際、この関節エコーでの所見も滑膜炎としてカウントして上記分類基準を補完すべきという論文も出ております(PMID=27553213)。
Phase F: 関節リウマチ
●関節リウマチには早期関節リウマチと確立した関節リウマチがあります。
●早期関節リウマチは上述した通り、ACR/EULAR 2010年の早期関節リウマチの分類基準を用いて診断します。
●この分類基準は早期の関節リウマチを拾い上げるために、感度が高いものの、特異度が低くなっている事が問題です。つまりは他の疾患でも分類基準を満たしてしまう点です。ただし、RFや抗CCP抗体などが異常に高値である場合は関節リウマチと診断してしまっても良いでしょう。
●今ではあまりありませんが、患者さんがずっと症状を放っておいて時間が経った関節リウマチの診断には1987年のACR分類基準を用いることが良いです。
●この分類基準は感度は低いものの、特異度が92.9%と非常に高いのが売りです。
ACR1987年の関節リウマチの分類基準
※4項目以上を関節リウマチと分類する

【参考文献】
(1) Gerlag DM, et al. Ann Rheum Dis. 2012 May; 71 (5): 638-41. "EULAR recommendations for terminology and research in individuals at risk of rheumatoid arthritis: report from the Study Group for Risk Factors for Rheumatoid Arthritis."
(2) Mankia K, et al. Arthritis Rheumatol. 2016 Apr; 68 (4): 779-88. "Preclinical Rheumatoid Arthritis: Progress Toward Prevention."
(3) Yamamoto K, et al. Proc Jpn Acad Ser B Phys Biol Sci. 2015; 91 (8): 410-22. "Genetic studies of rheumatoid arthritis."