関節エコーのDouble Contour Signは痛風に特異的か?
関節エコーで関節リウマチと結晶性関節炎の鑑別が出来る事に加えて、痛風、偽痛風の鑑別が出来る事は有名でした。
図1のように、正常では骨の上に低エコー域の硝子軟骨が見えますが、
痛風では、硝子軟骨の外表面に痛風結晶が沈着するため、硝子軟骨の表面が高エコーとなり、骨の高エコー線と合わせて2本の線が走るように見えます。
これをDouble Contour Sign(DC sign)と言います。
因みに、Contourの日本語読みは”コントゥール”です。"カウンター"ではありません。
一方、偽痛風ではピロリン酸結晶が硝子軟骨内に沈着するため、低エコーの硝子軟骨内に高エコーの沈着物が認められます。これには名前はなかったと思います。
【図1】

関節エコーで『Double Contour Signが見えたら痛風!!』と教わり、後輩にもそのように教えておりましたが、実はDouble Contour Signでは痛風と偽痛風は鑑別出来ないという事を最近知りました。その根拠論文をご紹介致します。
Introduction
●結晶性関節炎は尿酸ナトリウムまたはピロリン酸カルシウム結晶の滑膜への沈着によって引き起こされる。
●結晶の析出により、炎症性カスケードが誘発される。
●炎症はマクロファージと好中球、インターロイキン1βとクリオピリン経路によって維持される。
●痛風はアルコール、プリンが豊富な食物の摂取によって引き起こされ、高尿酸血症の男性患者で頻発する。
●偽痛風は加齢、変形性関節症、様々な代謝障害、過去の外傷が危険因子。
●関節エコーはこれらの結晶性関節炎を診断するための重要なツールである。
●痛風はDouble Contour Sign、偽痛風は硝子軟骨内の高エコーによって特徴づけられていたが、最近Double Contour Signの痛風の診断における特異性に疑問が生じている。
●偽痛風の硝子軟骨内の高エコーは痛風のように硝子軟骨表面に現れる事もあり、両者の鑑別が困難な場合もある。
●本研究では急性の痰関節炎患者の関節エコー所見を検討する事と同時に、カラードプラでの血管新生(ドップラー信号)と血清尿酸値を組み合わせて、軟骨の高エコーの診断的中率を調査している。
Materials and methods
●対象は急性痰関節炎または少関節炎を呈した患者の225か所の関節。
●対象関節は全ての大きさの関節を含めた。
●関節エコーは少なくとも2年以上の経験を持つ医師で特別な訓練を受け、ドイツ超音波医学会の基準によって認定されたものが行った。
●エコー機器はAplio 400(Toshiba)、Xario XG(Toshidba)のリニアトランスデューサー(7-14Hz)を使用。
●骨関節表面に平行な線として現れる軟骨の増強をDouble Contour Signと定義。
●Double Contour Signと血管新生の関係を調べた。
●血管新生(ドップラー信号)の程度はDegree 0(なし)、Degree 1(3つ以下の独立したドップラー進行)、Degree 2(3つ以上の独立したドップラー信号)、Degree 3(大きな融合したドップラー信号)で半定量した。
●全ての患者は関節液検査を行われた。
●結晶成分は偏光顕微鏡で分析された。尿酸ナトリウム結晶が貪食された場合は痛風、ピロリン酸カルシウム結晶が貪食された場合は偽痛風と診断した。
●存在する白血球の数によって炎症性か、非炎症性か区別した。
●血清尿酸値は>7.5mg/dl以上を上昇と判断した。
●統計解析はSPSS v11.5を使用。相関分析、バイナリロジスティック回帰モデル、単因子ANOVAを使用。有意差はp<0.05で定義。
Results
Background
●男女比は1.7:1。痛風では82%が男性、CPPD(偽痛風)では63%が男性。
●平均年齢64±16歳(18~93)。痛風では69±12歳。CPPDでは73±11歳。年齢分布に統計学的有意差なし。

●関節炎を起こした225か所の関節の内、ほとんどは膝(58%)、足首(17%)だった。

●関節液分析によって、痛風は74関節(33%)、CPPDは38関節(17%)、尿酸ナトリウム結晶とピロリン酸カルシウム結晶の両者が存在し、両者の併存を疑ったのは9関節(4%)だった。
●関節リウマチ、乾癬性関節炎、敗血症性関節炎など、結晶に関連しない炎症性関節炎が80関節(36%)あった。残りの24関節(11%)は変形性関節症、hemarthros、過剰運動後の反応性関節液貯留と診断された。
Double Contour Sign(DC sign)の評価
●軟骨内に石灰化が認められたのは5関節であり、これらは100%CPPDであった。
●軟骨内石灰化がない場合、Double Contour Signは結晶性関節炎と高度に相関していたが、痛風とCPPDを区別は出来なかった。
●DC sign陽性の116例のうち、21例(18.1%)で非結晶性関節炎が見つかった。

●結晶性関節炎におけるDouble Contour Signの感度は84.8%、特異度は79.8%、陽性的中率は81.9%であった。
●しかし痛風とCPPDの感度はそれぞれ87.8%と78.9%で、特異度はそれぞれ64.1%と51.7%であった。
→Double Contour Sign(DC sign)では痛風とCPPDの区別は出来なかった!!
血清尿酸値の評価

※non-CRA:非結晶性関節炎
●本研究の痛風患者の平均尿酸値は9.4±3.7mg/dlであった。
●上記の通り、痛風患者の尿酸値は他の疾患よりも有意に高かった。→CPPD6.4mg±3.2mg/dl、非結晶性関節炎5.4±1.9mg/dl、非炎症性関節症6.7±3.5mg/dl
血管新生(ドップラー信号)の評価

●74の痛風関節の内、57がDegree 2以上のドップラー信号を示した(77%)。
●一方CPPDは25/34(66%)、非結晶性関節炎は37/80(46%)がドップラー信号を示した。
●Degree 3を示す関節のうち、55%が痛風、20%がCPPD、21.5%が非結晶性関節炎であった。これらは統計学的に有意差があった。
●血管新生(ドップラー信号)の程度は痛風の診断に有意に関連していた(OR1.93)。
●ドップラー信号が強いほど、痛風の可能性が増加する。
DC Signとドップラー信号、尿酸値の組み合わせ

●DC signがドップラー信号と一致した場合、相関は痛風よりもCPPDの方が弱かった(痛風:r=0.421、p<0.001、CPPD:r=0.178、p<0.01)。
●痛風の特異度は64.1%→75.4%に上昇したが、陽性的中率はDC sign単独とほぼ同じ2.4→2.8であった。
→DC signとドップラー信号の組み合わせで痛風は予測できなかった…
●一方、DC sign、ドップラー信号、尿酸値の上昇を組み合わせると、CPPDを含む他疾患とは異なり、痛風で有意な正の相関が得られた(痛風:r=0.401、p<0.001、CPPD:r=-0.66、p=0.33)。
●痛風の特異度は92.3%に上昇したが、感度は42.0%に低下した。陽性的中率は血管新生+DC signでは58.8%で、DC sign単独では56%であったが、血管新生+DC sign+尿酸値上昇では88.6%に上昇した。
●回帰モデルでは3つの組み合わせでは痛風の診断可能性は7倍に増加した(OR7.40)。
特殊な場合
●9関節(4%)で尿酸ナトリウム結晶とピロリン酸カルシウム結晶の両者が共存した。
●これらは分析からは除外されている。
●DC signは7関節(77%)で見られ、ドップラー信号は9関節中8関節(88.9%)でDegree 2以上だった。尿酸値の平均は7.9±2.2mg/dlだった。
●3例(33.3%)のみ尿酸値>7.5mg/dlであった。
診断アプローチ
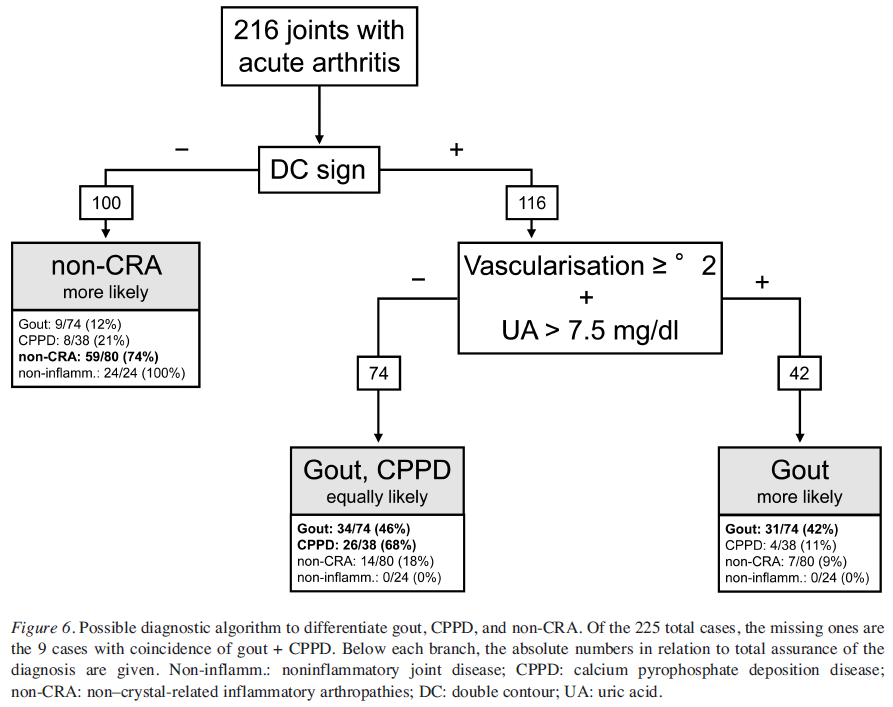
●上記は筆者らが提案する結晶性関節炎の診断アルゴリズムである。
●DC sign、ドップラー信号、尿酸値の3つを組み合わせて痛風とその他の疾患の鑑別を行っている。
●注意点は痛風の感度は42%である事、尿酸値上昇またはドップラー信号のいずれかまたは両方が存在しない場合のDC sign陽性例では痛風とCPPDの両者の可能性があるという事。
まとめ
●Double Contour Signは結晶性関節炎では感度、特異度、陽性的中率を示したが、痛風とCPPDの鑑別には有用ではなかった。
●痛風では他の疾患よりも尿酸値が有意に高かったが、尿酸値だけでは他疾患は除外できない。
●一方、軟骨内石灰化を示した5例では全例がCPPDであった。
●Double Contour Sign、ドップラー信号、尿酸値>7.5mg/dl以上の3つを組み合わせると、痛風の診断が7倍上昇した。
●痛風かCPPDか鑑別出来ない場合は関節液分析をするしかない。
コメント
●2007年頃の関節エコーの論文では痛風はDouble Contour Signが特徴的で、CPPDは軟骨内石灰化が特徴的だと示されました。
●しかし、その後、本論文が出てからDouble Contour Signは痛風、CPPD含む結晶性関節炎に良くみられるが、痛風とCPPDは区別出来ない事が示されました。
●これを受けてEULARの関節エコーのコースの教材でもDouble Contour Signは痛風に特異的ではないとされています。注意しましょう!!
【参考文献】
●Thiele RG, et al. Rheumatology (Oxford). 2007 Jul; 46 (7): 1116-21. "Diagnosis of gout by ultrasound."
→図1の引用先論文
●Löffler C, et al. J Rheumatol. 2015 Mar; 42 (3): 513-20. "Distinguishing gouty arthritis from calcium pyrophosphate disease and other arthritides."