免疫抑制薬の周術期の休薬期間
免疫抑制薬の周術期の休薬期間については外科系の先生からしばしば相談があります。日本のガイドラインでは全ての免疫抑制薬についてあまり明確な期間の記載はありませんが、多くの研究では半減期を考慮し、術前はその1.5~2倍程度の休薬期間を設定していることが多いです。しかし、本音のところ休薬期間はもう少し短くても良いのではないかとも思います。今回は日本のガイドラインと米国のガイドラインをご紹介したいと思います。
【ポイント】
・術前のDMARDsの中止は不要
・生物学的製剤は投与間隔と同じ間隔だけ、術前中止期間を設ける
・術後再開は少なくとも2週間経過しており、創部治癒が十分で、感染徴候がないことが大前提
以下に日本のガイドラインからの記載を添付します。
関節リウマチ(RA)に対するTNF阻害薬使用ガイドライン(2018年11月4日改訂版)
・インフリキシマブ(レミケード®):術前4週間
・エタネルセプト(エンブレル®):術前1-2週間
・アダリムマブ(ヒュミラ®):術前3-4週間
※ゴリムマブ(シンポニー®)、セルトリズマペゴル(シムジア®)については記載なし
関節リウマチ(RA)に対するIL-6阻害薬使用ガイドライン(2018年8月14日改訂版)
・明確な記載なし
関節リウマチ(RA)に対するアバタセプト使用ガイドライン(2017年3月21日改訂版)
・半減期(薬10日)を考慮して、最終投与より一定期間を空けて手術を行う事が望ましい
・手術後は創がほぼ完全に治癒し、感染の合併がないことが確認できれば再投与可能
全例市販後調査のためのトファシチニブ使用ガイドライン(2014年6月29日改訂版)
・明確な記載はないが、休薬が望ましい
・手術後は創がほぼ完全に治癒し、感染の合併がないことを確認後の投与が望ましい
なお、米国リウマチ学会、整形外科学会の合同ガイドライン(1)では以下のように休薬期間の推奨がなされております。私としてはこのガイドラインの方がDMARDsやその他の生物学的製剤についても詳細に載っているので、参考になるかと思います。
《DMARDs》

→DMARDsは周術期も継続が可能です。
《生物学的製剤》
 ※薄い文字は日本で2019年6月現在、リウマチ・膠原病疾患で保険適応となっていない薬剤です。
※薄い文字は日本で2019年6月現在、リウマチ・膠原病疾患で保険適応となっていない薬剤です。
→これを見ると薬剤の投与間隔と同じ期間だけ、術前中止期間を設ければ良いことがわかります。
→再開に関しては少なくとも2週間経過して、創部治癒が十分で、感染徴候がない場合とのことです。
続いてSLEの薬剤についてです。同ガイドラインではSLEの活動性を重症かそうでないかによって薬剤の継続中止を検討しているようです。
《重症なSLE》

《重症でないSLE》

→重症なSLEに関しては継続となっておりますが、各患者毎に判断すべきでしょう…
→中止した場合の再開時期に関しては術後3-5日後、創部治癒が十分で、感染徴候がない場合となっております
【参考文献】
(1) Goodman SM, et al; J Arthroplasty. 2017 Sep;32(9):2628-2638. "2017 American College of Rheumatology/American Association of Hip and Knee Surgeons Guideline for the Perioperative Management of Antirheumatic Medication in Patients With Rheumatic Diseases Undergoing Elective Total Hip or Total Knee Arthroplasty."
抗リウマチ薬、免疫抑制薬の感染症リスク
関節リウマチの治療をしていると必ず遭遇するのが感染症です。免疫学の急速な発展に伴い、様々な機序の免疫抑制薬がと登場しております。
この記事では各免疫抑制薬の感染症のリスクを検討しております。注意点としては関節リウマチ診療で単剤治療がほとんどされないため、薬剤同士のHead to Headでのリスク比較が困難な事です。いくつかの論文の結果を筆者の解釈に基づき、まとめてみました。参考程度にお考え頂ければ幸いです。
【ポイント】
・関節リウマチの治療薬には以下の通り、様々な薬剤がある
①短期的なステロイド
②DMARDs:メトトレキサート、スルファサラジン、レフルノミド(アラバ®)など
③生物学的製剤:TNFα阻害薬、アバタセプト(オレンシア®)、トシリズマブ(アクテムラ®)など
④JAK阻害薬:トファシチニブ(ゼルヤンツ®)、バリシチマブ(オルミエント®)
・DMARDsの感染症リスクはそれほど高くない(強いて言うならレフルノミドが高い)
・生物学的製剤全体として感染症リスクはそれほど高くないが、中でもTNFα阻害薬が高い
・TNFα阻害薬は開始1年以内は感染症リスクが高いがその後は下がる
・TNFα阻害薬は5種類あり、各々の有意差はないが、インフリキシマブ、アダリムマブはやや感染症のリスクが高い傾向、エタネルセプトはリスクがやや低いかもしれない
・生物学的製剤の中で最もリスクが低いのはアバタセプト
・JAK阻害薬は感染症リスクが低いが帯状疱疹だけは有意に発症リスクが高い
強いて順位をつけるとすると以下の通りになります。ステロイドにTNFα阻害薬が続きますが、その後は正直有意差がないように思います。
ステロイド>>TNFα阻害薬≥トシリズマブ≥アバタセプト>DMARDs、JAK阻害薬
まずはこの論文。2006年と古いですが、ステロイドとメトトレキサート、当時発売していたTNFα阻害薬(現在発売している5種類の内、インフリキシマブ、エタネルセプト、アダリムマブ)などの肺炎発症リスクを比較したものです(1)

・プレドニゾロン(PSL)の肺炎リスクはHR1.7と不使用者よりも70%リスクが高まる
・さらにPSL≤5mg、5mg≺PSL≤10mg、10mg≺PSLではハザード比が右肩上がり
・csDMARDsではメトトレキサート、スルファサラジン(アザルフィジン®)はリスクは上がらないがレフルノミド(アラバ®)はHR1.3とやや肺炎のリスクあり
・TNFα阻害薬ではインフリキシマブ(レミケード®)、アダリムマブ(ヒュミラ®)はごく軽度リスクが上がるが、エタネルセプト(エンブレル®)がリスク低い
・ヒドロキクロロキン(プラケニル®)は現在SLEに適応があるが、関節リウマチでは研究レベルでしか使用されていない
→上記より、肺炎のリスクはステロイド>TNFα阻害薬、DMARDs(レフルノミド>メトトレキサート、スルファサラジン)となっております
ステロイドの感染症の発症リスクは間違いありません。下記記事でもご紹介した通り、少量ステロイドでも長期間の使用は感染症のリスクが上がるので、減らせるならば減らしていきたいですね…
TNFα阻害薬の感染症のリスク
一方TNFα阻害薬の感染症のリスクについては上昇する報告もあれば、減少する報告もあります。この原因について、ある報告(2)ではTNFα阻害薬の重症感染症のリスクが使用開始後1年以内は上昇し、それ以降は低下するという『二相性の経過』をたどるためと発表しました。これは関節リウマチのコントロールが良好になり、ステロイドの併用量が減少するためと考えられております。
なお、同論文で以下の通り、ステロイド、DMARDs、TNFα阻害薬の併用で重症感染症のリスクが上がることも報告されております。
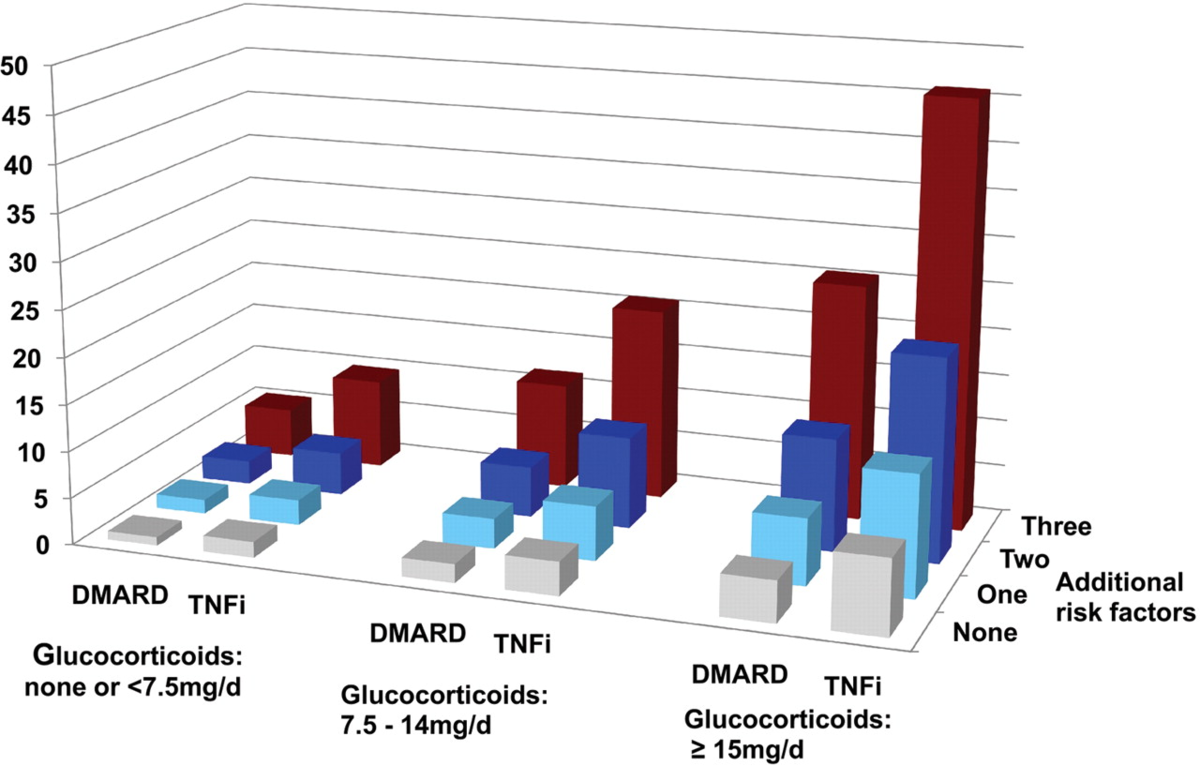
 ※Additional risk factorsの説明
※Additional risk factorsの説明
-One or Two→60歳以上、慢性肺疾患、慢性腎臓病、治療失敗
-Three→上記の内2つに加えて重症感染症の既往がある場合
《結果》
・TNFα阻害薬はDMARDよりも重症感染症のリスクを80%(HR1.8)上げる
→感染症リスクはステロイド>TNFα阻害薬>DMARDsと考えられます
続いての論文は日本からの報告です(3)。こちらもTNFα阻害薬5種類とアバタセプトを比較したものです。

《結果》
・TNFα阻害薬、アバタセプト間で重症感染症リスクに有意な差がないが、インフリキシマブ、アダリムマブでややリスクが高く、アダリムマブでやや低い傾向がある
→TNFα阻害薬ではエタネルセプトが感染症のリスクが低いかもと言われてきましたが、正直感染症のリスクはそれほど変わらないと思います、強いて言うなら…
感染症のリスクが低いかも:エタネルセプト>ゴリムマブ、セルトリズマブ
感染症のリスクが高いかも:インフリキシマブ、アダリムマブ
アクテムラの感染症のリスク
続いてこの論文(4)。日和見感染症のリスクをTNFα阻害薬、リツキシマブ(リツキサン®)、トシリズマブ(アクテムラ®)とで比較したものです。

※リツキシマブは2019年6月現在、関節リウマチに保険適応はありません
《結果》
・日和見感染症にはニューモシスチス肺炎(PCP)、レジオネラ感染症、アスペギルス感染症、カンジダ感染症、クリプトコッカス感染症、クリプトスポリジウム感染症、トキソプラズマ症、CMV、帯状疱疹、結核、リステリア感染症などが含まれる
・TNFα阻害薬と比較するとリツキシマブ、トシリズマブは日和見感染症のリスクが低い
・ただしPCPに関してはリツキシマブがTNFα阻害薬よりも高い
・Supplementary dataより、結核のリスクはエタネルセプトが最も低い
TNFα阻害薬>(リツキシマブ(リツキサン®))、トシリズマブ(アクテムラ®)という関係がもしかしたらあるかもしれません…
アバタセプトの感染症のリスク
次の論文はTNFα阻害薬5種類全部とリツキシマブ(リツキサン®)、トシリズマブ(アクテムラ®)、アバタセプト(オレンシア®)を比較した論文です(5)。

※リツキシマブは2019年6月現在、関節リウマチに保険適応はありません
《結果》
・アバタセプトと比較して開始1年以内の感染症のリスクはエタネルセプト、インフリキシマブ、リツキサンで有意に高い
・他のTNFα阻害薬、トシリズマブと比較すると有意ではありませんがアバタセプトの方が感染症のリスクは低い傾向
→感染症のリスクはTNFα阻害薬(特にインフリキシマブ)>(リツキシマブ)>トシリズマブ≥アバタセプトとなるかもしれません。
→エタネルセプトは本研究では感染症のリスクが高いと論じられておりますが、一般的にTNFα阻害薬の中では感染症のリスクは低いと考えられております。どちらの結果も報告されているので、どちらかは判断できません。
JAK阻害薬の感染症のリスク(6)

・2019年6月現在、日本で関節リウマチに保険適応があるJAK阻害薬はトファシチニブとバリシチマブ
・しかし帯状疱疹に関してはトファシチニブ、バリシチマブで有意に感染リスクが高い
→JAK阻害薬は感染症のリスクは低いですが、帯状疱疹だけは有意に多いです。しかも日本人と韓国人に多いと言われおります。現時点で原因ははっきりしておりません…
【参考文献】
(1) Wolfe F. et al. Arthritis Rheum. 2006 Feb;54(2):628-34. "Treatment for rheumatoid arthritis and the risk of hospitalization for pneumonia: associations with prednisone, disease-modifying antirheumatic drugs, and anti-tumor necrosis factor therapy."
(2) Strangfeld A. et al. Ann Rheum Dis. 2011 Nov;70(11):1914-20. "Treatment benefit or survival of the fittest: what drives the time-dependent decrease in serious infection rates under TNF inhibition and what does this imply for the individual patient?"
(3) Hashimoto A. et al. Nihon Rinsho Meneki Gakkai Kaishi. 2015;38(2):109-15. "Risk of serious infection in patients with rheumatoid arthritis."
(4) Rutherford AI. et al. Rheumatology (Oxford). 2018 Jun 1;57(6):997-1001. "Opportunistic infections in rheumatoid arthritis patients exposed to biologic therapy: results from the British Society for Rheumatology Biologics Register for Rheumatoid Arthritis."
(5) Yun H. et al. Arthritis Rheumatol. 2016 Jan;68(1):56-66. "Comparative Risk of Hospitalized Infection Associated With Biologic Agents in Rheumatoid Arthritis Patients Enrolled in Medicare."
(6) Winthrop KL. Nat Rev Rheumatol. 2017 Apr;13(4):234-243. "The emerging safety profile of JAK inhibitors in rheumatic disease."
ステロイドの内服量、期間と感染リスク
Dixon WG. Ann Rheum Dis. 2012 Jul;71(7):1128-33. "Immediate and delayed impact of oral glucocorticoid therapy on risk of serious infection in older patients with rheumatoid arthritis: a nested case-control analysis."
ステロイドは免疫抑制薬の中で最も感染症のリスクを上げると言われております。しかも少量のステロイドでも感染症のリスクが上がると言われております。少し古いですが、2012年に発表された本論文はコホート内症例対照研究という研究手法で、ステロイドの用量と期間による高齢RA患者における重篤な感染症のリスクを評価したものです。
なお、重症感染症は以下の通り規定されています。
①寄生虫感染
③循環器:急性・亜急性感染性心内膜炎
④呼吸器:急性呼吸器感染症、肺炎、インフルエンザ
⑤腎泌尿器:腎盂腎炎、膀胱炎
⑥皮膚軟部組織:皮膚・皮下組織感染症
⑦筋骨格:化膿性関節炎、特定できない感染性関節炎、骨髄炎、骨膜炎
【ポイント】
・ステロイド5mgであれば1か月までは重症感染症リスクは、非使用患者と同等
・5mgでも3か月以上で使用期間が長くなるほど重症感染症のリスクは上がる
・5mgを6か月内服していても中止すれば半年で重症感染症のリスクは非使用患者と同等になる
・ステロイド30mgであっても7日間までであれば重症感染症のリスクは非使用患者と同等
《特徴》

・65歳以上のRA患者16207名の内、重症感染症を罹患した1947名(ケース)と罹患していない9735名のコントロールを比較
・ケースの方がNSAID使用率、家庭医や専門医を受診する率が高く、重症を疑わせます
・またケースの方が合併症を多く有することがわかります
《結果》

見づらいですが…以下に結果をまとめます(→は私の意見です)
①②について
・5mgを7-28日内服している群と内服していない群では重症感染症のリスクはほとんど変わらない
→短期使用する場合でも5mgを1か月までにするべし
③④⑤⑥について
・しかし、5mgでも3か月、6か月、1年、3年と継続して内服していると重症感染症のリスクは漸増していく
→生理的ステロイド量と言われている5mgでも長期間は感染症のリスクですね…
⑦⑧について
・過去に5mgを6か月内服している患者でも6か月前に内服を中止した場合は、感染症のリスクはステロイドを内服していない患者とほぼ同じに下がる
・ステロイド5mgを現在6か月間内服している患者は5mgを過去に6か月内服したことがあり、6か月前に中止した患者よりもリスクは高い
→ステロイド5mg長期内服は割と色んな分野で見かけることがありますが、中止すれば半年でリスクは下がるので、止められるならステロイドはやめたい
⑨について
・ステロイド30mgでも7日までならば、非使用患者と重症感染症のリスクは同等
→喘息や重症肺炎などで使用する短期ステロイドはそれほどリスクはないのでしょうか
⑩⑪⑫について
・ステロイド30mgはステロイド5mgよりも1か月、3か月、6か月内服継続した際の重症感染症のリスクは著明に高い
→ステロイド30mgを3か月、6か月使用する疾患はほとんどないとは思いますが、1か月持続する場合はしっかり感染症予防をすべき
⑬⑭⑮について
・ステロイド30mgを30日内服している患者群とステロイド30mgを30日内服したが14日前、1か月前、3か月前にそれぞれ中止した群を比較したとき、14日前、1か月前に中断しても重症感染症リスクは内服継続群と同等からやや低下するぐらいだが、3か月前に中止した群ではリスクは下がる
→30mg内服していても3か月ほど中止すればリスクは下がる
⑯について
・ステロイド30mgを14日間内服している群と30mgを14日間内服していて1か月前に中止した群では重症感染症のリスクは同等
→ステロイド30mgを2週間内服している群でも、感染症のそれほどリスクは高くない
⑰⑱⑲⑳について
・ステロイド10mgを2年間使用した群と、10mgを2年間内服後、2週間前、1か月前、3か月前、6か月前に中止した群と比較したとき、中止後1か月までは内服継続群と重症感染症のリスクは同等だが、3か月中止するとリスクは下がる
→ステロイド10mgを長期内服していると、3か月ぐらい中止しないと感染症リスクは下がらない
こちらの記事もご覧ください。
筋痙攣 muscle cramp
【ポイント】
・筋痙攣は発生率が健常成人の50-60%
・神経、筋、神経筋接合部のいずれかで神経興奮が持続することで起こる
・特発性が最多で二次性の原因は多岐にわたるが、一番多いのは脱水と電解質異常
・また神経疾患や筋・神経筋接合部に影響を与える疾患・病態が原因になることもある
・筋痙攣を起こす薬剤は押さえるべし
・問診で突然発症の強い疼痛を伴う局所的な筋硬直があるか聞くことで診断可能
・身体所見では心血管疾患や神経疾患の有無を判断するために下肢動脈の脈拍の触知、血圧、下肢の感覚障害の有無、筋力、深部腱反射、振戦の有無、歩行障害の有無を見る
・特定の患者を除いてスクリーニングで電解質異常などの血液検査は不要
・治療はまずは非薬物療法(誘因の除外、ストレッチなど)
・ストレッチは発作時にも予防にも有用
・薬物治療はどれもエビデンスが高くない
・ビタミンB群、D群、ミネラル(Ca、Mg、K)、鉄を補充しても良いかもしれない
・日本人では芍薬甘草湯7.5g/日を3日で効果を認め、長期服用する際には2.5g/日に減量しても良いかもしれない
概論
・筋痙攣は突然発症する重篤な不随意筋の収縮で、痛みを伴う(1)
・健常成人では50-60%に起こるという(1)
・イギリスからの報告では筋痙攣の50%が65歳以上であったという(2)
・性差は一般的にないが、妊婦では発生率は30-50%という報告がある(1)
・その他、高齢者、持久力アスリートに多い(1)
・典型的には突然発症し、数秒から数分持続し、ストレッチで改善する下腿筋肉痛(5)
・平均持続時間は9分(5)
・持久力スポーツアスリートでは筋痙攣が強く、持続時間も長いという(1)
・ほとんどは夜間に起こる(73%)、日中に起こるのは20%(5)
・およそ40%に不眠や日中の倦怠感の症状が出現する(5)
機序
・運動神経の刺激により筋収縮が起こるが、何らかの原因で神経、筋、神経筋接合部のいずれかで神経興奮が持続すると筋痙攣が起こる可能性がある(2)
・何らかの原因で障害された神経が近接する神経にエファプス伝達を介して興奮を伝達し、筋痙攣を起こす機序も考えられている(2)
※Ephaptic transmission:神経線維同士は本来絶縁されているため、インパルスの交流はないが、近接する神経同士の異所的なインパルスの交流をエファプス伝達という
(上記図のepiphaticはepahpticの誤植の可能性あり)

原因(2)(3)(4)
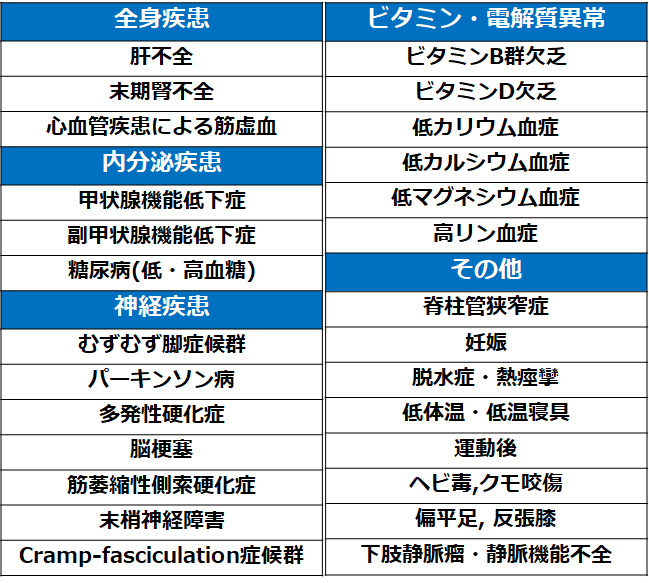
・特発性が最多だが、以下のように二次性の場合も考えられる(5)
・二次性の中では脱水と電解質異常が原因の最多(5)
・ALSでは44-55%に筋痙攣を認める(2)
・ポリニューロパチーでは64%に筋痙攣を認める(2)
・Charcot-Marie-Toothでは79%に筋痙攣を認める(2)
・透析は筋痙攣を起こすが慢性腎臓病自体は筋痙攣と関連しない
ちなみに筋痙攣を起こす薬剤は以下の通り(2)(3)(4)
筋痙攣を起こす薬剤

診断
・問診で突然発症の強い疼痛を伴う局所的な筋硬直があるか聞くことで診断可能(3)
・病歴で薬剤歴を聞くことも重要(3)
・身体所見では心血管疾患や神経疾患の有無を判断するために下肢動脈の脈拍の触知、血圧、下肢の感覚障害の有無、筋力、深部腱反射、振戦の有無、歩行障害の有無を見る
・American Academy of Family Physiciansでは血液検査などは特定の患者(肝不全、透析患者、糖尿病など)で実施すべきでルーチンでの実施は不要とのこと(3)
検査(2)

※VGKCはPeripheral nerve hyper-excitability症候群(Cramp-fasciculation症候群, Isaac症候群, Morvan症候群)を疑うときに測定する
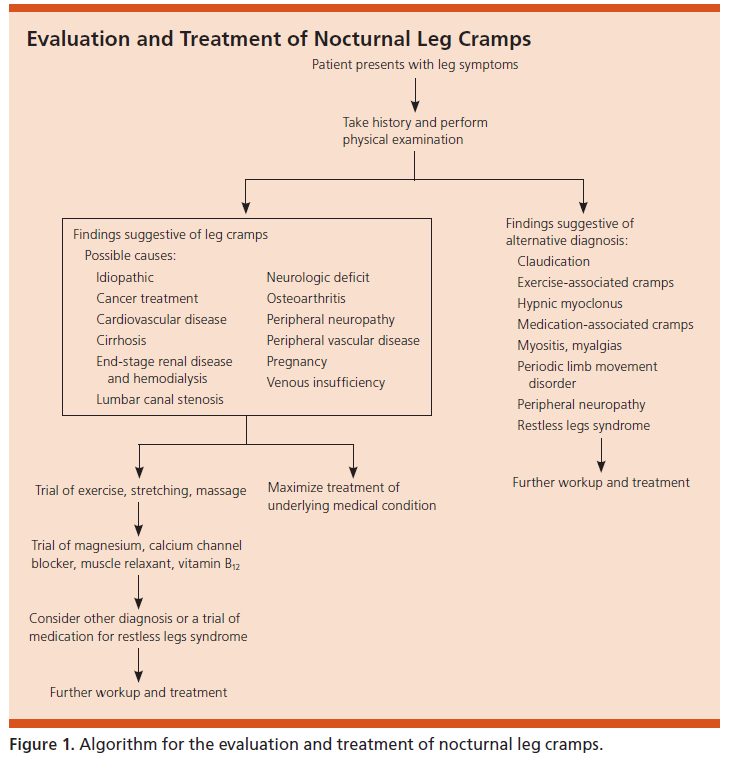
アルゴリズム
AFP(3)が出している診断と治療のためのアルゴリズムが下記になります
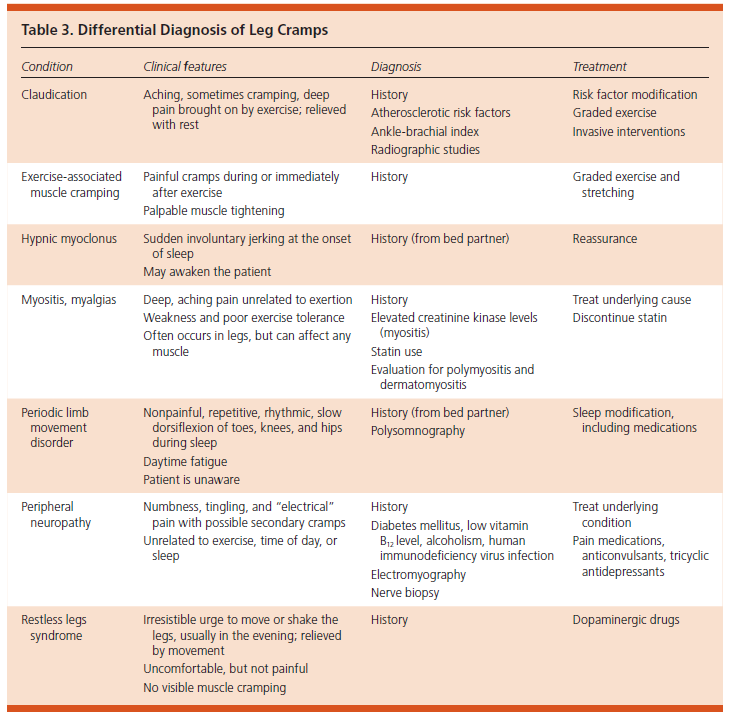
鑑別診断(3)
治療(2)(3)
非薬物療法
・まず要因を除去することが重要(被疑薬剤、環境要因など)(2)
・ストレッチは発作時にも予防にも有効(2)(5)、マッサージも良い(3)
・カリウム、カルシウム、ビタミンB群(30mgのB6を含むもの)、D群(2)、ビタミンE(800mgを眠前に)(5)も有効かも
・鉄欠乏症では鉄補充も重要(5)
・マグネシウムは妊婦の筋痙攣に有効かも(3)
ストレッチの方法(5)

薬物療法
・どの薬剤が有用であったかという確固たるエビデンスはない
・薬物療法のなかで最も効果的なのはキニーネ硫酸塩(150-450mg/日)だが、上記の通り、副作用が多く、死亡例もあったため、現在はFDAでも禁止されている(ただし米国神経学会では初期治療に反応がなかった筋痙攣にだけ使用が推奨されている)
・ビタミンやミネラルの補充が無効の場合、UpToDateではジフェンヒドラミン(12.5-50mg眠前)を推奨している(5)
・それでも効果がない場合、Ca拮抗薬(ジルチアゼム30mg/日やベラパミル120-180mg/日)を推奨(5)→筋痙攣の強度は減らさないが、頻度を減らす(2)
・ちなみにニフェジピンは筋痙攣を起こすため、使用しない(5)
・それでも無効ならばガバペンチン(600-900mg分2 夕食後、眠前)を推奨(5)
・バクロフェンはGABAを増強することで、脊髄介在ニューロンを抑制する
・その他、ALSの筋痙攣ではレベチラセタム、Cramp-fasciculation症候群ではカルバマゼピンなどが有効かも
・テトラヒドロカンナビノールはALSの筋痙攣の予防に有効かも
筋痙攣に対する芍薬甘草湯の有効性について(6)
・腰部脊柱管狭窄症による筋痙攣に対して芍薬甘草湯群16名とエペリゾン塩酸塩群14名でその有効性を比較した日本神戸大学からの報告があります

Conplete response:筋痙攣の頻度が75%以上減少する
Partial response:筋痙攣の頻度が50-75%減少する
Minor response:筋痙攣の頻度が25-50%減少する
No response:筋痙攣の頻度が0%-25%減少する
・それぞれの薬剤を2週間内服した際に芍薬甘草湯群(7.5g/日)では16名中8名がConplete responseになったが、エペリゾン塩酸塩群では14名中1名しか同効果が得られなかった
・50%以上頻度が減少したのは芍薬甘草湯群の87%であった
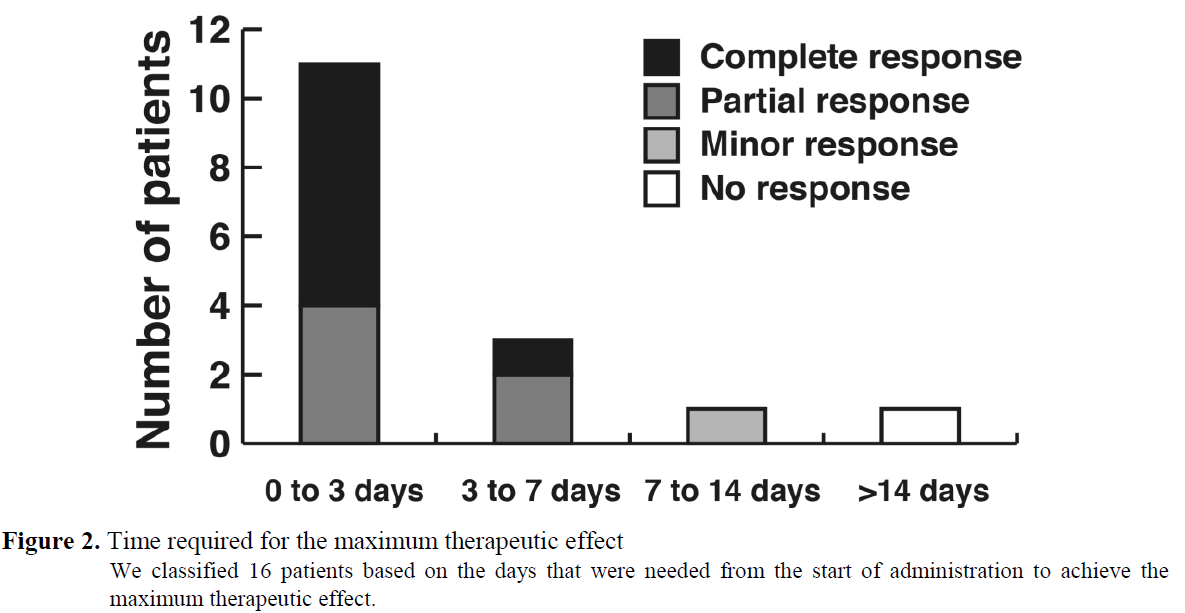
・芍薬甘草湯群(7.5g/日)では服用開始後、16名中11名が3日以内に最大効果が得られた
・また別の28名の患者群で芍薬甘草湯7.5g/日を2週間内服後、症状に応じて自由に芍薬甘草湯量の調整を患者に委ねたときに12週後に症状が改善していたのは26名。その時の芍薬甘草湯の量は5名が7.5g/日、5名が5g/日、8名が2.5g/日、5名が2.5g屯用、3名が服用していなかった(寛解)
・効果が得られる芍薬甘草湯の最少用量は2.5gと考えられた
・芍薬甘草湯は服用を中止すると効果が減弱するため、原因が除去できない芍薬甘草湯の長期服用が必要な筋痙攣の場合に副作用が出ないようにするには2.5g/日にするのが良いかもしれません
【参考文献】
(1) Giuriato G et al. J Electromyogr Kinesiol. 2018 Aug;41:89-95. "Muscle cramps: A comparison of the two-leading hypothesis."
(2) Katzberg HD. J Neurol. 2015 Aug;262(8):1814-21. "Neurogenic muscle cramps."
(3) Allen RE et al. Am Fam Physician. 2012 Aug 15;86(4):350-5. "Nocturnal Leg Cramps."
(4) Swash M. et al. Eur J Neurol. 2019 Feb;26(2):214-221. "Muscular cramp: causes and management."
(5) UpToDate "Nocturnal leg cramps" Last updated: Dec 08, 2017.
(6) Takao Y et al. Kobe J Med Sci. 2015 Apr 4;61(5):E132-7. "Shakuyaku-kanzo-to (Shao-Yao-Gan-Cao-Tang) as Treatment of Painful Muscle Cramps in Patients with Lumbar Spinal Stenosis and Its Minimum Effective Dose."
IgG4関連疾患のフェノタイプ
Wallace ZS. et al. Ann Rheum Dis 2019;78:406-412. Clinical phenotypes of IgG4-related disease: an analysis of two international cross-sectional cohorts.
IgG4関連疾患は全身の臓器を侵す免疫介在性疾患で、主に唾液腺、膵胆管、リンパ節、肺、腎、後腹膜を侵します。
全身を侵すため、症状が多彩で分類ができないかと思われておりましたが、この研究では493名のIgG患者を対象に症状により4つのフェノタイプに分けられるというスタディです。これはわかりやすい。これからはIgG4関連疾患を疑う患者がいれば、どのタイプなのかという議論になりそうですね。
【ポイント】
・IgG4関連疾患は4つのタイプに分けられる
-Group1(膵肝胆型):31%
-Group2(後腹膜+大動脈型):24%
-Group3(頭頚部限局型):24%
-Group4(ミクリッツ症候群+全身型):22%
・頭頚部限局型は女性に多く、他は男性に多い
・ミクリッツ症候群+全身型は血清IgG4値が高い
・アジア人はそれ以外の人種と比べて発症時、診断時年齢が高く(発症時61.2歳vs55.1歳、診断時62.6歳vs57.2歳)、血清IgG4値が高く(666mg/dl vs 240mg/dl)、頭頚部病変が多い(67.8%vs42.8%)
・アジア人ではそれ以外の人種と比べて診断までの期間は短い(1.4年vs2.2年)
・Group3(頭頚部限局型)が圧倒的に女性が多い(76%)
・Group3(頭頚部限局型)は診断時での平均年齢が若い(55歳)が、診断までに平均期間が長い(2.3年)
・Group4(ミクリッツ症候群+全身型)は血清IgG4値の中央値が高い(1170mg/dl)が、Group2(後腹膜+大動脈型)は血清IgG4値の中央値が低い(178mg/dl)
《結果》
 ・322名(65.3%)が男性、208名(42.2%)がアジア人、105名(21.3%)が日本人
・322名(65.3%)が男性、208名(42.2%)がアジア人、105名(21.3%)が日本人
・発症時と診断時の平均年齢はそれぞれ57.7歳、59.5歳
・診断までに要した平均期間は1.8年
・IgG4値の上昇は388(78.7%)に見られた
・平均罹患臓器は2.9
・最も罹患された臓器は膵肝胆系(235名、47.7%)、次いで唾液腺(186名、37.7%)
・425名(85.4%)が少なくとも1回生検されたが特徴的な花筵状線維化は195名(39.6%)しか認められなかった
・男性は女性よりも発症時、診断時の年齢が高く(発症時59.9歳 vs 53.4歳、診断時61.7歳 vs 55.4歳)、頭頚部病変が少ない(46.9% vs 65.5%)、後腹膜線維症は男性で多い(19.3% vs 9.4%)
・アジア人はそれ以外の人種と比べて発症時、診断時年齢が高く(発症時61.2歳 vs 55.1歳、診断時62.6歳 vs 57.2歳)、血清IgG4値が高く(666mg/dl vs 240mg/dl)、頭頚部病変が多い(67.8% vs 42.8%)
・アジア人ではそれ以外の人種と比べて診断までの期間は短い(1.4年 vs 2.2年)
《4つのフェノタイプ》

・IgG4関連疾患は4つのタイプに分けられる
-Group1(膵肝胆型):31%
-Group2(後腹膜+大動脈型):24%
-Group3(頭頚部限局型):24%
-Group4(ミクリッツ症候群+全身型):22%
・Group3とくらべてGroup4の方が耳下腺病変が多い(22% vs 49%)
・Group3はGroup4よりも眼窩病変が多い(22% vs <1%)
・平均罹患臓器はGroup4が他よりも多い(G4:5.2箇所, G1:2.1箇所, G2:2.1箇所, G3:2.7箇所)
各Groupの罹患臓器を頻度別に可視化したのが以下になります

これはわかりやすい!!4つのフェノタイプで他の臓器症状がどれくらいの頻度なのかが色と四角の大きさが一目瞭然です。
各Groupを比較したものです

・Group3(頭頚部限局型)が圧倒的に女性が多い(76%)
・アジア人はGroup3(頭頚部限局型, 67%), Group4(ミクリッツ症候群+全身型, 52%)が多い
・Group3(頭頚部限局型)は診断時での平均年齢が若い(55歳)が、診断までに平均期間が長い(2.3年)
・Group1(膵肝胆型)は診断までの平均期間が一番短い(1年)
・Group4(ミクリッツ症候群+全身型)は血清IgG4値の中央値が高い(1170mg/dl)
・Group2(後腹膜線維)は血清IgG4値の中央値が低い(178mg/dl)
・コーカサス人は膵肝胆型、後腹膜+大動脈型が多い
《その他》
・ACR/EULARのIgG4関連疾患の分類基準2018年を満たす割合はGroup1が86%、Group2が77%、Group3が84%、Group4が84%
・診断までの時間が長いほど、複数の臓器に病変が生じ、永久的な臓器障害のリスクが高まる
ちなみにACR/EULARのIgG4関連疾患の分類基準2018年は下記をご参照ください。
IgG4関連疾患の分類基準2018
2018年にACRとEULARが合同でIgG4関連疾患の分類基準のドラフト版を発表しました。なんと3ステップを順序に踏んでゆき、診断した際の感度と特異度はそれぞれ99.2%、85.5%だそうです。すご。ただしこれはあくまでの研究のための分類基準であり、診断基準ではないことに注意すべき。
作成に携わったストーン博士曰く、IgG4関連疾患は実は強皮症やANCA関連血管炎よりも頻度が高く、身近な疾患だそうです。ほんと!?
《3 Step診断法》
Step 1 IgG4関連疾患の罹患臓器の特定
以下の10臓器の内、1つ以上の病変がある場合にIgG4関連疾患を考慮する
頭頚部:硬膜、眼窩、涙腺、大唾液腺、甲状腺(Riedel甲状腺炎は含むが橋本病は含まない)
腹部:膵臓、胆管、後腹膜、腎臓、大動脈
Step 2 除外項目
以下の項目の1つでも満たせば除外する

Step 3 クライテリア:ドメイン毎の所見の点数化
ドメイン毎の所見を点数化し、19点以上をIgG4関連疾患と診断する

基準には含まれませんが、
・発熱を伴わない体重減少
・ESR高値なのにCRP正常
などもIgG4関連疾患を疑う所見だそうです
ちなみにIgG4関連疾患のフェノタイプについては以下をご覧ください。