必ず鑑別に挙がる薬剤性肺障害について
薬剤性肺障害についてまとめてみました。
出典は見つけた薬剤性肺障害の診断・治療の手引きでインターネットで短縮版が無料公開されておりますので、是非入手することをお勧め致します。
【定義】
・薬剤投与中に起きた呼吸器系の障害の中で、薬剤と関連があるもの
・薬剤は処方薬だけでなく、大衆薬、生薬、サプリ、麻薬も含む
・一般に薬剤投与中に起きた生体に有害な反応を有害事象(Adeverse event:AE)と呼び、AEの中で薬剤と関連のあるものを副作用(副反応, Adverse drug reaction:ADR)と呼ぶ
・薬剤性肺障害は呼吸器を場として起こるADRである
【臨床病型とその考え方】
・特異的なものはない

発症時期と経過
・投与数分以内に発症:(例)ヒドロクロロチアジド
・投与から数年経てから発症:(例)アミオダロン
・通常投与開始後2-3週間から2-3か月で発症するものが多い
・急性発症は非心原性肺水腫、過敏性肺造園、急性好酸球性肺炎、びまん性肺胞傷害(DAD)の臨床像
・慢性発症は非特異的間質性肺炎(NSIP)、器質化肺炎(OP)の臨床像
治療反応性
・治療反応性良好:好酸球性肺炎、過敏性肺臓炎、器質化肺炎
・治療反応性不良:びまん性肺胞傷害、通常型間質性肺炎(UIP)
リスク因子と量反応関係
・非特異的リスク因子:年齢60歳以上、既存の肺病変(特に間質性肺炎)、肺手術後、呼吸機能低下、酸素投与、肺への放射線照射、腎障害の存在
【発症機序】
・ほとんど負傷
・基本的には細胞傷害性薬剤によるII型肺胞上皮細胞、気道上皮細胞あるいは血管内皮細胞に対する直接毒性および免疫系細胞の活性化(おそらくはハプテン作用、あるいは抗原mimicking作用)の2つ
・これらの機序は遺伝性素因(薬剤代謝系遺伝子、免疫関連遺伝子など)、個体の年齢的背景(加齢現象)、肺における先行病態(特に既存の肺線維症や慢性炎症性肺疾患)、併存薬剤との相互作用など、多様な宿主因子と環境因子で修飾される
【疫学】
・正確な発症頻度はないが、2000年以降に報告が増加
・報告増加のきっかけはGefitinibによる肺障害
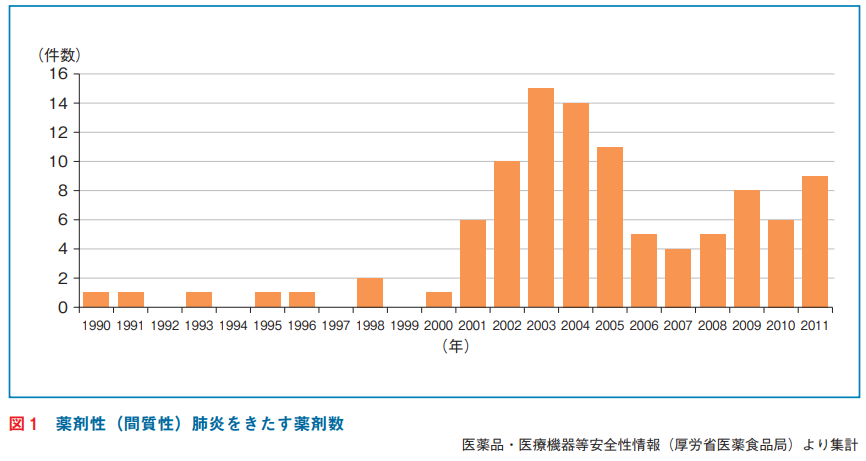

・抗癌剤が圧倒的に多く、続いて抗リウマチ薬、抗菌薬、漢方、降圧薬など

・日本では海外に比べて薬剤性肺障害の発症頻度が高いと言われているが、Gefitinibによる肺障害が社会問題となったため、報告意識が高まったためと考えられている
・その他、医療制度や保険制度の違い、体格や薬剤用量の違い、HRCTなどの診断ツール普及の違いも指摘されている
・しかし致死的な肺障害(DADパターン)の頻度が海外と比べて多い
【診断基準】
・すべての薬剤は肺障害を起こし得る
・投与中のみならず、終了後にも起こし得る
・新規肺病変が出現した際には薬剤性肺障害の発症を検討しつつ、肺・胸膜病変を基礎疾患に伴う場合、悪化がないか、免疫能や感染防御能が低下した症例では日和見感染症との鑑別も重要
薬剤性肺障害の発症を疑うポイント

薬剤性肺障害の診断基準

・発症を疑ったら診断基準に沿って診断する
薬剤性肺障害の診断の手順
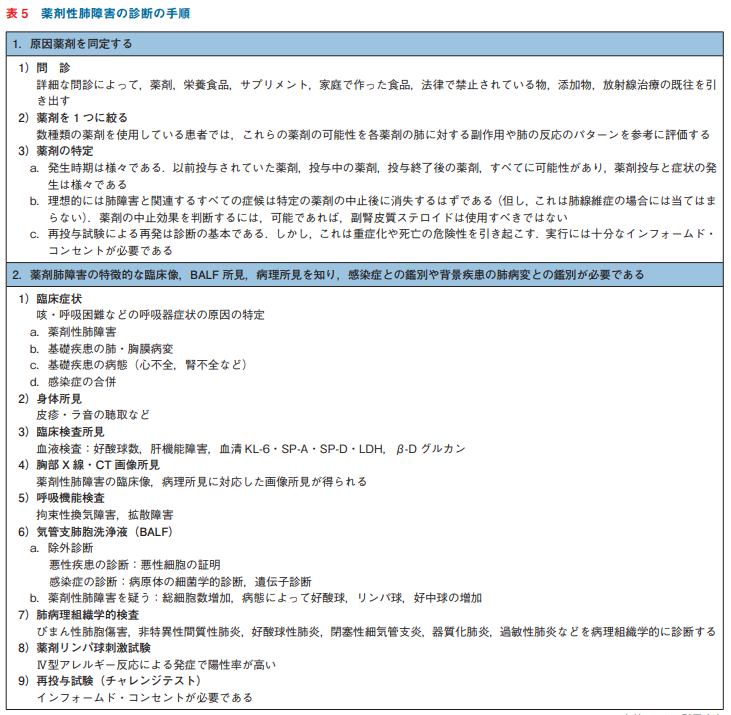
・診断と同時に原因薬剤の同定も行う

・自覚症状と薬剤開始や変更のタイミングが臨床的な根拠となる
・自覚症状が乏しい場合はSpO2が低下する場合や新規の胸部異常陰影、胸水貯留が薬剤を疑うきっかけ
・身体所見では皮疹、粘膜診、表在リンパ節の腫脹の有無を確認する
・血液検査ではESRやCRP、LDH、アレルギー反応に関与する検査を行う(好酸球など)、間質性肺炎マーカー(KL-6, SP-A, SP-D)なども有用
・KL-6は抗KL-6抗体にて認識されるシアリル化糖鎖抗原を有するMUC1ムチンであり、主にII型肺胞上皮細胞から産生される
・SP-A/DはII型肺胞上皮細胞から産生されるサーファクタント蛋白
・薬剤リンパ球刺激試験(DLST)は薬剤アレルギーが疑われる患者の感作されたリンパ球と被疑薬(抗原)を混合し、リンパ球から分裂増殖する率を3H-thymidineの取り込み量として測定しようとする検査
・薬剤影肺炎のDLST陽性率は全体の66.9%

・しかしいくつかの問題点もある。漢方薬の小柴胡湯はそれ自体がリンパ球刺激能を有し、偽陽性に、また逆にミノサイクリンはリンパ球機能抑制作用を有し、偽陰性になる
・MTXも関節リウマチ患者でDLSTの特異度が極めて低い
薬剤性肺障害の画像パターンと血清KL-6の関係

・DAD(びまん性肺胞傷害)、CIP(慢性間質性肺炎)パターンではKL-6は上昇するが、OP(器質化肺炎)、EP(好酸球性肺炎)、HP(過敏性肺臓炎)では上昇しない
感染症検査
・結核、肺炎球菌肺炎、マイコプラズマ、クラミドフィラ、レジオネラ、ウイルス、真菌などを鑑別
胸部CT

・DADか非DADか分類できれば十分
・薬剤投与前から陰影が増強している場合はその薬剤は被疑薬から外れる
気管支肺胞洗浄(BAL)
・BALのみで薬剤性肺障害の確定診断は困難
・呼吸器感染症などの他疾患の除外には有用
・Cellular pneumonia:HPパターン、最も頻度が高い、リンパ球優位でしばしば50%以上、好中球やその他の炎症細胞の増加を伴う場合も、CD4/CD8比は低いことが多い
・Eosiophilic pneumonia:BALF中に好酸球が認められなければ好酸球の胞隔・肺胞内への浸潤は否定的
・Organizing pneumonia:リンパ球、好中球、好酸球、肥満細胞が様々な割合で混在、泡沫状マクロファージや形質細胞も認められる、CD4/CD8比は低いことが多い
・Cytotoxic reaction:DADとして認識されるもの、細胞傷害性薬剤によって誘発される、好中球分画が増多、異型II型肺胞上皮細胞の集塊を認める場合もある、予後不良
・Diffuse alveolar hemorrhage:赤血球以外にヘモジデリンを貪食した肺胞マクロファージが見られる
・アミオダロンによる薬剤性肺障害ではリン脂質(サーファクタント様物質)の貯留によるものと考えられる泡沫状の相棒室を呈する肺胞マクロファージが特徴
【治療】
・速やかに被疑薬を中止
・継続が必要な場合は薬剤性肺障害の頻度が少ない他の種類の薬剤に変更する
・抗悪性腫瘍薬治療は肺障害が改善するまでは再開しない
・中等症ではPSL0.5-1.0mg/kg/日を原因薬剤、重症度を考慮して投与、2-4週間後に漸減
・重症例ではmPSL500-1000mg/日を3日、その後PSL0.5-1.0mg/kg/日で維持し、漸減、肺障害と低酸素血症の改善が速やかに得られれば1-2か月間で終了する


治療の反応性
・アレルギー反応によって発症した場合や好酸球性肺炎(EP)ではステロイド反応性が良い
・Cellular NSIPパターン、OPパターン、EPパターンは反応良好
・細胞傷害性の機序で発症したDADパターンはステロイド効果が乏しい
薬剤性肺障害の臨床病型と主な原因薬剤



・Capillary leak syndromeやHypervolemia、アナフィラキシーなどのアレルギー性機序が推定される


・①画像検査で肺に異常陰影を伴う末梢血の好酸球増多、②経気管支肺生検あるいは開胸肺生検で確定された肺組織への好酸球浸潤、③気管支肺胞洗浄中の好酸球増多(25%以上)の3つの内いずれか1つが薬剤性好酸球性肺炎の診断に必要
・急性の場合は原因薬剤を開始してから数日から7日以内に発症、末梢血の好酸球が増加せず、1週間ほど経過してから上昇することもある、すりガラス影や網状陰影、程度が強ければびまん性、胸水貯留もしばしば
・慢性の場合は数週間から数か月持続する咳嗽、発熱、体重減少、進行性の息切れ、喘鳴、寝汗などが起こる、末梢血の好酸球増加、IgE高値が見られる、末梢側優位の浸潤影やすりガラス影に加えて、小葉中心性の粒状陰影、小葉間隔壁の肥厚など
・気道系病変:β遮断薬による喘息発作誘発、NSAIDsによるアスピリン喘息発作、薬剤粉末の吸入による職業性喘息
・肺胞出血:抗血栓薬、抗甲状腺薬(PTU)によるANCA関連血管炎
・肺高血圧症:薬剤性は肺動脈性高血圧症の10%
・胸膜病変:薬剤性胸膜炎ではTNFα阻害薬によるものが半数以上
・呼吸中枢障害、神経・筋障害:麻酔薬、鎮痛薬、睡眠・鎮静薬、向精神薬、ペニシラミン、アミノグリコシド系抗菌薬、プロカインアミド、ポリミキシンBなどでは薬剤性筋無力症が起こる
【各種の薬剤による肺障害】
抗悪性腫瘍分子標的治療薬


・急性肺障害・間質性肺炎の発現率は5.8%
・リスクはPS2以上、喫煙歴あり、投与時の間質性肺疾患の合併あり、化学療法歴あり
関節リウマチ治療薬
・10-30%の頻度
・RA自体の間質性肺炎か薬剤性肺障害か感染症(特にPCP)か判断が難しい
・MTXの肺炎は75%が開始半年以内だが、数年から十数年経て発症することもある
・発症頻度は1990年頃は1-5%
・リスク因子:男性、喫煙歴、既存の肺病変
・投与開始前に間質性肺病変を有する患者への投与を控えると発現率は0.4%いかに低下した
・生物学的製剤の間質性肺炎の頻度はRAでは0.1-1.0%
・生物学的製剤投与中に発熱、咳嗽、呼吸困難が起こった場合、以下の診断フローチャートを使用する

免疫抑制薬
・シクロホスファミド:呼吸器感染症、DAD、OP、肺線維症、非心原性肺水腫、胸水貯留、気管支攣縮、アナフィラキシーなどの報告
・シクロスポリンA:DAD、亜急性間質性肺炎、非心原性肺水腫、びまん性肺胞出血、肺高血圧症などの報告
・タクロリムス:急性進行性間質性肺炎、OP、非心原性肺水腫、肺高血圧症などの報告
・アザチオプリン:亜急性に進行する間質性肺炎、OP、びまん性肺胞出血、肺血管炎、気管支攣縮、血管性浮腫、アナフィラキシーなどの報告
漢方
・小柴胡湯が最多
抗菌薬
・テトラサイクリン系、βラクタム系、ニューキノロン系で報告多い
・III型、IV型アレルギー、I型アレルギーが関与する
抗循環器病薬
・アミオダロン(300-800mg/日)による重篤な肺障害の頻度は1.2%
・200mg/日以下では少ないと言われてきたが、日本においては5年間の累積頻度は10.6%と報告あり
・発症機序は①肺胞上皮細胞や血管内皮細胞、線維芽細胞などに対する細胞毒性、②Th1細胞とTh2細胞のアンバランス、③肺胞マクロファージからのTNFαやTGF-β産生、④アンギオテンシンIIによる肺胞上皮細胞のアポトーシスなどが考えられる
・DLcoは肺障害の指標として重要(Base lineから15%以上の低下は有意)
・アミオダロン肺障害による死亡率は9-50%と予後不良
骨代謝マーカーを使ってみよう!!
今まで骨粗鬆症の評価は骨密度検査のみ実施しており、骨代謝マーカーは測定したことがありませんでした。この度、骨代謝マーカーをオーダーする機会があり、骨免疫を理解するためにも勉強してみました。
【ポイント】
・骨代謝マーカーは骨吸収マーカーと骨形成マーカーに分けられる
・骨代謝マーカーは測定時点での骨の代謝状態を鋭敏に反映する指標である
・骨代謝マーカーの測定は骨粗鬆症の治療選択、薬剤の効果判定、病態把握、患者理解の促進に有用
・骨吸収マーカーはTRACP-5bが有用
・骨形成マーカーはBAP、P1NPが有用
・P1NPはテリパラチドの治療効果判定に有用である
《骨代謝マーカーの意義》
骨代謝を評価する方法として、①骨密度、②骨代謝マーカーがあります。
骨の代謝状態は日々異なるため、同じ骨密度でも病的な意義が異なる場合があります。一方、骨代謝マーカーは、測定時点での骨代謝状態を鋭敏に反映することができます。骨密度と独立した骨折の危険因子であり、測定することで骨粗鬆症治療の服薬遵守が得られるという報告もあり、骨粗鬆症ガイドラインでも測定が推奨されております。
実臨床では、以下の場合に測定すると良いでしょう。
①治療の必要性に対する患者の理解をさらに高めたい場合
②薬物治療を予定している場合
③治療薬の選択に役立てたい場合
④骨粗鬆症の病態などを評価する場合
※続いて、骨代謝マーカーの種類についてお示しします。
《骨代謝マーカーの種類》
・骨形成マーカー:骨芽細胞に関与するマーカー
・骨吸収マーカー:骨室に関与する骨マトリックス関連マーカー

・骨代謝は石灰骨を融解(骨吸収)する破骨細胞と、骨形成を行う骨芽細胞によって行われる
・骨代謝の過程で出現する様々物質(骨代謝マーカー)を測定することで骨代謝が骨吸収寄りか、骨形成寄りか把握できるようになった
・骨粗鬆症の薬剤は作用機序により骨吸収抑制薬と骨形成促進薬に分けられ、骨代謝マーカーによって薬剤の選択、治療効果判定ができるようになっている
※以下に各骨代謝マーカーを詳細にまとめて行きます。
【骨形成マーカー】
①骨型アルカリホスファターゼ:BAP
・類骨形成、石灰化作用において重要な役割を果たす酵素
②I型プロコラーゲン-N-プロペプチド:PINP
・骨芽細胞で合成・分泌されたI型コラーゲンがペプチダーゼの作用により切断・放出される代謝産物
・Intact PINP(三量体のみを測定)とtotal PINP(三量体と単量体の両方を測定)→測定値に臨床的な違いはない
【骨吸収マーカー】
①デオキシピリジノリン:DPD
・I型コラーゲンのヒドロキシピリジウム架橋
・線維原性コラーゲンの細胞外成熟中に形成され、成熟コラーゲンの分解の際に放出される
②I型コラーゲン架橋N-テロペプチド:NTX
③I型コラーゲン架橋C-テロペプチド:CTX
・I型コラーゲンは骨や皮膚などの構成蛋白で特に骨基質の90%以上を占める
・I型コラーゲンはα鎖3分子がらせん状の3本鎖ドメインを形成し、そのN末端・C末端のテロペプチドがピリジノリンまたはデオキシピリジノリンで架橋されてコラーゲン線維の構造を形成
・骨吸収によってI型コラーゲンが分化されるとテロペプチド部分は架橋されたまま断片として血中に遊離するため、破骨細胞が骨吸収する際のマーカーとなる
・骨吸収面積と相関
④酒石酸抵抗性酸ホスファターゼ-5b:TRACP-5b
・日内変動が少なく、腎機能の影響を受けない
【骨マトリックス(基質)関連マーカー】
①低カルボキシル化オステオカルシン:ucOC
・骨芽細胞から分泌される骨特異的非コラーゲン蛋白としてオステオカルシンが知られているが、分子中にグルタミン酸残基があり、この部分がビタミンK依存性カルボキシラーゼの作用によってγカルボキシル化される
・骨中のビタミンKが不足するとγカルボキシル化が十分起こらず、正常な機能を持たない低カルボキシル化オステオカルシンが生成される
・骨におけるビタミンK作用不足の指標となる
②ペントシジン及びホモシステイン
・骨コラーゲンの老化架橋
※骨粗鬆症薬を使用する際にどのマーカーを測定すべきかまとめたアルゴリズムです。

・骨形成促進作用のあるテリパラチド(PTH製剤)は骨形成マーカーであるP1NPが良いマーカーとなります
・骨吸収抑制薬は様々ありますが、下記《実際の使い方》でお示しするように、骨吸収マーカーではTARCP-5bが最も有用なマーカーです
・ビタミンKを単独で骨粗鬆症に使用することはありませんが、指標となるマーカーはucOCです
・カルシウム製剤やビタミンD製剤(エルデカルシトールはNTXやDPDで評価可能)、カルシトニンは効果判定できるような骨代謝マーカーが存在しません
※ 骨代謝マーカーの保険点数についてまとめられた表です。

・大体1項目2千円弱と決して安い項目ではありません、むやみに出すことは控えるべし
・保険点数上、骨吸収マーカーであるDPD、NTX、TRACP-5bは同時に測定できません
※各骨代謝マーカーの基準値をお示しします。
 ・《実際の使い方》でお示しするように治療開始前と開始3-6か月後の変化率を求め、右欄の最小有意変化を超えるかどうかで薬剤の効果があるかどうかを判断します
・《実際の使い方》でお示しするように治療開始前と開始3-6か月後の変化率を求め、右欄の最小有意変化を超えるかどうかで薬剤の効果があるかどうかを判断します
《骨代謝マーカー測定の基本》
①早朝空腹での検体採取を基本とする
→骨代謝マーカーは朝高く、午後低下するという日内変動がある
→ただし、BAP、P1NP、TARCP-5bは日内変動の影響を受けない
→血清CTXは食事の影響を受ける
②骨折発生24時間以内に評価
→骨折発生時、一時的に骨代謝マーカーが上昇することがあるが、骨折発生から24時間以内(平均6.8時間)であれば、骨折の影響は少ない
③前治療の影響が残っていることを考慮する
→ビタミンD、ビタミンK2、イプリフラボン、ラロキシフェンは少なくとも1か月以上の影響がある
→ビスホスホネート製剤、デノスマブ、テリパラチドは3か月以上の影響がある
④急激な生活習慣の改善があれば、安定するのを待つ
→食生活や運動習慣が大きく変化すると骨代謝マーカーも変動するため、安定してから測定することが望ましい
⑤測定機関や方法による基準値をもとに判断する
《実際の使い方》
前提
・関節炎や骨折などの局所的な骨代謝の亢進、甲状腺機能亢進症や多発骨髄腫などの続発性骨粗鬆症の除外を行う
・腎機能障害がある場合は腎排泄の骨代謝マーカーが見かけ上、上昇するため注意する
骨吸収マーカー
・骨吸収マーカーが少しでも上昇している場合は骨吸収抑制薬の積極的な投与が推奨される
・日内変動が少なく、腎機能障害の影響を受けないTRACP-5bが使いやすい
・骨吸収マーカーは治療開始前と治療開始後3-6か月を目途に2回測定し、変化率を求める
・治療開始前と開始3-6か月後の値の変化が最少有意変化(minimum significant change: MSC)を超える場合または閉経前女性の基準値ないに維持されている場合には効果ありと判定する
骨形成マーカー
・日内変動が少なく、腎機能障害の影響を受けないBAPやP1NPが使いやすい
・骨形成マーカーであるP1NPはテリパラチドの治療効果判定に使用する
・骨形成マーカーは変化がやや遅れるため、治療開始時と治療開始6か月後と2回測定する
・ただしテリパラチドではP1NPの変化が投与後1-3か月以内で著明となるため、開始時と開始後4か月で2回目を測定する
・骨形成マーカーが基準値内に収まらない場合は治療内容の変更を考慮する
・ビスホスホネート製剤の長期投与時に骨形成マーカーを測定しても良い
その他
・骨マトリックス関連マーカーである低カルボキシル化オステオカルシン(ucOC)は骨代謝におけるビタミンK不足の有無の判断に利用できる
※実際の骨吸収抑制薬を使用している場合の骨代謝マーカーの使用方法を示します

・骨吸収抑制薬を使用していても、長期にわたる場合は骨形成マーカーも測定し、骨吸収が抑制されているだけでなく、骨形成がされているかきちんと評価する
→骨形成がされていない場合は意味がないため、薬剤変更を考慮
《薬物治療で骨代謝マーカーが有意な変化を示さなかった時に考える原因》

・多くの場合、服薬コンプライアンスが骨代謝マーカーの有意な変化を示さなかった原因である→骨代謝マーカーの結果を示し、服薬遵守をするよう指導することも重要
《腎機能障害と骨代謝マーカー》
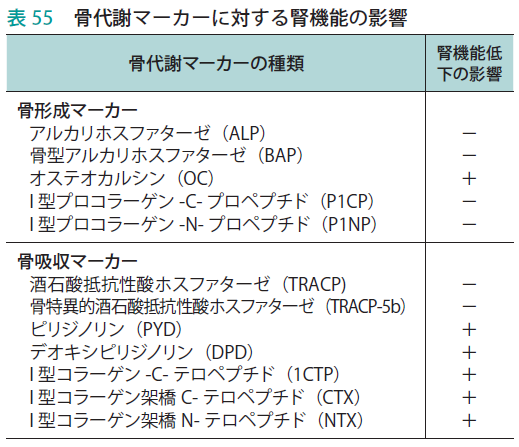
・骨形成マーカーではBAP、P1NPが腎機能の影響を受けない
・骨形成マーカーではTRACP-5bが腎機能の影響を受けない
【参考文献】
(1) モダンメディア 62巻9号 2016 [医学検査のあゆみ] "骨粗鬆症診療における骨代謝マーカーの実践的活用法について"
CORTAGE試験:65歳以上の血管炎患者へのエンドキサンの用量
血管炎の寛解導入にはしばしばエンドキサン(シクロホスファミド)が用いられますが、高齢患者の血管炎患者ではエンドキサンを標準量(500mg/m2)で投与すると感染症のリスクが上がる心配があります。それを考慮して減量して投与することも多いのですが、今回ご紹介するCORTAGE試験(1)は65歳以上の高齢血管炎患者に対して標準量と500mg/bodyの減量量を比較した試験です。
【ポイント】
・IVCY500mg/bodyとIVCY500mg/m2を比較したときに寛解導入失敗率や重篤な副作用の罹患率の観点からは前者に軍配が上がるが、再発の観点では従来のIVCY500mg/m2の方が良いかもしれない
・ただし、IVCY500mg/bodyではステロイドの減量スピードが急速なので、副作用の減少も再発の増加も、その影響は否定できない
《対象》
・65歳以上の全身性壊死性血管炎(非HBV-PAN、EGPA、GPA、MPA)
・ステロイド使用歴が1か月以内
・シクロホスファミドを含む免疫抑制薬の使用がある場合は除外
《介入群》
・IVCY500mg/body2週間毎に3回、その後寛解まで3週間毎に投与(合計で最大6回まで)
・寛解導入後、アザチオプリンまたはメトトレキサート、MMFで最低18か月寛解維持
・PSL1mg/kg(mPSL1-3日も可)を3週間後、速やかに減量し、7週で30mgに、6か月には7mg/日に、9か月で中止
《比較群》
・IVCY500mg/m2を2週間毎に3回、その後寛解まで3週間毎に投与(合計で最大6回まで)
・寛解維持は介入群と同様
・PSL1mg/kg(mPSL1-3日も可)後、緩徐に減量し、26か月で中止
・PANとEGPAはFive factor score1996で少なくとも1つ有する場合、CYを併用
・PANとEGPAでFive factor scoreが0の場合はIVCYを行わず、ステロイドのみ
・ステロイドの減量は最初の3週間は介入群と同じ、その後7週時点で30mgに、6か月時点で12.5mg、26か月後に中止
※ちなみにFive factor score(FFS)は1996年にGuillevinらによって提唱されたPANとEGPAの予後不良因子(2)であり、以下の内、診断時に2項目以上ある場合には予後不良と言われます。
①血管炎関連心筋症(心筋炎や心不全を併発する重症の心病変)
②中枢神経病変
③重症消化器疾患
④クレアチニン値>1.58mg/dl(Cr>140μmol/L)
⑤蛋白尿>1.g/日
FFS1996はPANとEGPAしか含まれていなかったため、Guillevinらは2009年にMPA、GPAを加えた再解析をし、FFS2009を発表しました。この中でFFS1996の①③④に加えて、新たに年齢と耳、鼻、のどの症状を有さないが追加となりました。
①血管炎関連心筋症(心筋炎や心不全を併発する重症の心病変)
②重症消化器病変
③クレアチニン値>1.70mg/dl(Cr>150μmol/L)
④年齢65歳以上
⑤耳、鼻、喉の症状を有さない
《Outcome》
Primary
・3年間で1回以上の重篤な副作用(生命にかかわる可能性の副作用:①入院または入院延長を要するもの、②有意な身体障碍を起こすもの、③死亡例))の発生件数
Secondary
・寛解(BVAS=0が1か月以上持続)
・再発
・生存率(重篤な副作用がなく、6週時点での寛解導入失敗や原疾患の悪化のない)
《結果》
キャラクター

・年齢は介入群、比較群ともに75±6歳
→日本の高齢者の血管炎患者でも適応できそうですね
・介入群ではGPAが、比較群ではMPAがやや多い
→日本人に多いMPAが4割も含まれているのは良いですね
・介入群でやや喫煙者が多い
・耳、鼻、喉の病変は介入群で多く、心病変は比較群で多い、Cr値>1.58mg/dlや血尿は介入群で多い
・なお、本文には介入群のシクロホスファミド(CYC)の累積使用量が2688mgであるのに対して比較群は5586mgと約2倍の差がありました
Outcome
・3年時点で重篤な副作用は介入群32例(60%) vs 比較群40(78%)
・重篤な副作用はほとんどが最初の1年で起こる
・死亡は介入群で9例(17%)、比較群で12例(24%)、主な死因は敗血症やコントロール不良な血管炎


・寛解導入失敗は介入群6例(11%) vs 比較群7例(14%)
・再発は介入群で44%、比較群で29%
・3年時点での再発なしの生存率は介入群で47%、比較群で60%
→介入群では死亡を含めた重篤な副作用は少なく、寛解導入失敗も少なかった。しかし、再発は介入群で多かった
・本試験ではQ-TWiST(Quality-adjusted time without symptoms and toxicity)という症状も薬剤の毒性もない期間の解析がされております
・Q-TWiSTは重篤な副作用のイベントを少なくとも1つ以上経験する期間(Toxicity; TOX)と症状・薬剤の毒性がない期間(TwiST)、疾患活動的な期間(activity; PROG)の3つの要素からなる解析方法のようです
・Q-TWiST=(uTox ✖ TOX) + TWiST + (uProg ✖ PROG)という式がなりたつそうです

 ・結果ですが、介入群では重篤な副作用の罹患期間が0.39月短く、疾患活動的な期間は3.06か月長い、また、症状・薬剤の毒性がない期間は0.72か月少ない
・結果ですが、介入群では重篤な副作用の罹患期間が0.39月短く、疾患活動的な期間は3.06か月長い、また、症状・薬剤の毒性がない期間は0.72か月少ない
→Q-TWiSTでは介入群で重篤な副作用の罹患期間はやや短いものの、有意な結果は得られませんでした。逆に疾患活動的な期間は長いという結果が得られました
《Supplementary data》
PAN、MPA、EGPAで予後不良因子であるFive Factor Scoreのありなしで比較した結果
※GPAは除かれています
 ・予後不良因子FFSがない場合(比較群ではステロイド単剤のみの治療)、介入群(IVCY500mg/body)では再発率が低いですが、寛解導入失敗率、死亡率が高いことがわかりますが実数が少ないため、有意かどうかは言えません
・予後不良因子FFSがない場合(比較群ではステロイド単剤のみの治療)、介入群(IVCY500mg/body)では再発率が低いですが、寛解導入失敗率、死亡率が高いことがわかりますが実数が少ないため、有意かどうかは言えません
・予後不良因子が1つ以上の場合(比較群ではステロイドに加えてIVCY500mg/m2)、介入群で寛解導入失敗率が低く、死亡率が低いですが、再発率が高いことがわかります
→ここが本当の意味でのIVCY500mg/bodyとIVCY500mg/m2の比較ですね
疾患毎の比較
 ・PANでは介入群で重篤な副作用、死亡が少ない
・PANでは介入群で重篤な副作用、死亡が少ない
・MPAでは介入群で寛解導入失敗、死亡が少ないですが、再発が多い
・GPAでは介入群で重篤な副作用が少ないですが、再発が多い
・EGPAでは介入群で再発が多い
《本試験でのステロイドの減量スケジュール》


・介入群は割と早いスピードでステロイドを減量しているため、累積ステロイド量は比較群よりも3000mg(5152.5mg vs 8305mg)も低いです
・比較群のステロイド減量スピードは割と臨床的感覚に近いです
【参考文献】
(1) Pagnoux C, et al: Arthritis Rheumatol. 2015 Apr;67(4):1117-27. "Treatment of Systemic Necrotizing Vasculitides in Patients Aged Sixty‐Five Years or Older: Results of a Multicenter, Open‐Label, Randomized Controlled Trial of Corticosteroid and Cyclophosphamide–Based Induction Therapy"
(2) Guillevin, et al. Medicine 1996; 75(1): 17-28. "Prognostic factors in polyarteritis nodosa and Churg-Strauss syndrome. A prospective study in 342 patients."
(3) Guillevin L, et al. Medicine. 2011 Jan;90(1):19-27. "The Five-Factor Score revisited: assessment of prognoses of systemic necrotizing vasculitides based on the French Vasculitis Study Group (FVSG) cohort."
薬剤性日光過敏
問診で『日光過敏』を聴取した際には薬剤の関与を考慮する必要があります。
UpToDateに日光過敏を起こし得る薬剤についての記事があったのでまとめてみました。
【ポイント】
・日光過敏の頻度が高い薬剤は以下になります。
抗菌薬(ニューキノロン系, テトラサイクリン系)
NSAIDs
利尿薬(サイアザイド, ループ利尿薬)
・その他, SU剤, 抗ヒスタミン薬, アミオダロンなども使用頻度が高いため, 覚えておきましょう
・日焼け止めを塗っていて逆に日光過敏になることもあるんですね


※赤文字は特に頻度が高い薬剤です。
※カテゴリー毎に検索しやすいようにアイウエオ順に並べてみました。
【参考文献】
UpToDate "Sunburn" Last update:Feb 19, 2019
AOSD 成人Still病の疫学
成人Still病の日本からの報告をご紹介致します。最近はこのようなリアルワールドデータの方がRCTよりも信憑性があるように感じます。
Asanuma YF. et al. Mod Rheumatol. 2015 May;25(3):393-400. "Nationwide epidemiological survey of 169 patients with adult Still's disease in Japan."
169例の成人Still病(Adult-onset still disease:AOSD)の解析です。
【ポイント】
・成人Still病は40代の女性に多い病気
・山口分類の大項目となっている発熱(9割)や関節痛(8割)は頻度が高いが、典型的皮疹(6割)、咽頭痛(6割)、リンパ節腫脹(4割)はそれほど頻度が高い症状ではない
・合併症にはマクロファージ活性化症候群が有名(15%)
・成人Still病は関節破壊が割とある(特に手関節、膝関節、肩関節)
・X線では手関節、PIP関節、膝関節に関節破壊所見を認める
・血液検査では山口分類の大項目の白血球増多(8割)、好中球増多(7割)が多い
・CRPやフェリチンは1割は正常
・フェリチンが3000ng/ml以上は成人Still病の可能性が高い
・治療はグルココルチコイドをしっかり効かせる
・再燃率は4割と高い、リンパ節腫脹とマクロファージ活性化症候群の合併がリスク
・メトトレキサート、シクロスポリンA、トシリズマブを併用しても再燃率は下がらない
・トシリズマブは寛解導入時に使用すると副反応が起こるが、維持期や再燃時に使用すると寛解が得られやすい
・再燃が多いが、寛解は最終的には9割近い
さっそく結果をお示し致します。
 ・上記の幼児は本文では16歳未満とされております(16歳で幼児!?)
・上記の幼児は本文では16歳未満とされております(16歳で幼児!?)
・発症は40歳代が多く、女性に多い
・日本での罹患率は3.7人/100000人だそうです
《家族歴》
 ・家族歴はあまりなし
・家族歴はあまりなし
《症状》
 ・山口分類の大項目にもなっている発熱、関節痛の頻度が高いですね
・山口分類の大項目にもなっている発熱、関節痛の頻度が高いですね
・一方で典型的皮疹(大項目)、咽頭痛(小項目)は6割程度…
・リンパ節腫脹(小項目)は4割5分…
山口分類については以下になります(J Rheumatol. 1992;19:424-430)

→このときフェリチンは項目に含まれていなかった…
《合併症》
 ・当たり前ですが、マクロファージ活性化症候群(MAS)に注意する
・当たり前ですが、マクロファージ活性化症候群(MAS)に注意する
《関節痛と関節炎》
・関節炎は関節痛(n=138)の内44.4%に認められた
・単関節炎:少関節炎:多関節炎はそれぞれ3例、33例、41例と多関節炎が最多
・罹患関節は手関節(27%)、膝関節(27%)、肩関節(15.8%)
・関節破壊は11.7%に認められ、内骨びらん(8.6%)、関節裂隙狭小化(7.8%)、強直(1.6%)であった→成人Still病は関節破壊があります!!ご注意を!!
以下は関節X線の所見と部位になります
※重複する関節があるので、数字は上記と異なります

・これによると、骨びらん・関節裂隙狭小化・強直のいずれかの所見が多いのは
手関節、PIP関節、膝関節の順
《検査所見》

・山口分類の大基準に含まれる白血球・好中球増多でも陽性率はそれぞれ8割と7割
・小項目に含まれる肝機能障害は7割
・CRPは9割が陽性だが、逆に陰性のものもある、同様にフェリチンも1割は正常
→再燃時は炎症マーカやフェリチンが上昇していなくても良い印象があります
→フェリチンが3000ng/ml以上では他の感染症などが除外されればかなり成人Still病を疑う所見です
・少ないですが、IL-6とIL-18を測定した例では高確率で上昇しており、これらのサイトカイン炎症に関与していることが示唆されます
《治療薬》
 ・治療薬として使用されたもので多いのはグルココルチコイド、NSAIDs、メトトレキサート、シクロスポリンA
・治療薬として使用されたもので多いのはグルココルチコイド、NSAIDs、メトトレキサート、シクロスポリンA
寛解導入療法
 ・寛解導入療法としてグルココルチコイド単剤使用が5割
・寛解導入療法としてグルココルチコイド単剤使用が5割
→まずはグルココルチコイドをがっつり効かせることが重要
・グルココルチコイドに免疫抑制薬を併用したのは3割であり、MTXが37例(23%)、CyAが30例(18.6%)
再燃時の治療
 ・グルココルチコイド単剤投与が最も多い
・グルココルチコイド単剤投与が最も多い
→再燃しそうでもグルココルチコイドを増量して対応する
・併用ではMTXが17例(25.4%)、CyAが8例(11.9%)
生物学的製剤の使用
・生物学的製剤は27例(16.3%)使用された
・内、TNFα阻害薬は12例(インフリキシマブ7例、エタネルセプト4例、アダリムマブ1例)、トシリズマブ21例
・トシリズマブ使用例の21例中、臨床情報が得られた19例を見ると、9例が寛解導入に使用された
・寛解導入に使用された9例の内、2例は寛解、5例は副作用(アレルギー反応、低血圧、マクロファージ活性化症候群、皮疹、感染症)のため中止となった
→トシリズマブは寛解導入で使用すると副作用が多い
・一方残りの10例は寛解維持で使用されたのが2例、8例は再燃時に使用された
→トシリズマブは寛解維持、または再燃時に使用した方がよい
・トシリズマブで寛解に達した患者は罹患期間が長かった
→罹患期間が長くてもトシリズマブを併用することで寛解に持ち込めるかも
《予後》
・データが得られた146例の内、58例(39.7%)のエピソードは単回であり、50例(34.2%)は複数回で全身性であった
・一方15例(10.3%)は単回であるが、慢性の関節病変を認め、23例(15.8%)は複数回全身性で慢性の関節病変を認める
・169例中66例(39.1%)は再燃を認める→驚異の再燃率
・寛解導入時にMTX、CyA、NSAIDs、TCZを併用しても再燃率は下がらない
・最終的には145例/164例(88.4%)が寛解に達する
・再燃に関与するのはリンパ節腫脹(OR1.99)、マクロファージ活性化症候群の合併(OR2.88)→ただし年齢、性別、診療症状や薬剤で調整すると関係するのはリンパ節腫脹(OR2.40)のみ
・マクロファージ活性化症候群のリスクはAST上昇(OR1.84)、LDH上昇(OR5.07)、高フェリチン血症(OR4.36)→ただし、これらはマクロファージ活性化症候群に見られる血液検査でもあるため、特別なものではないように思います
免疫不全の重症度
免疫不全の状態は疾患によってかなり異なります。一般的なリウマチ・膠原病疾患よりもはるかにCD4が低下したHIV/AIDS患者、移植後患者、化学療法中の悪性腫瘍の患者は免疫不全が重篤であり、これらの患者が発熱などで来院した際には、珍しい感染症や、コモンな感染症でも珍しいプレゼンテーションを意識する必要があるように思います。
薬剤ではやはりステロイドが最もリスクが高いです。複数の免疫抑制薬を併用している場合は重症感染症のリスクも高まります。下記も参考にしてください。
《免疫不全の重症度》
 ※参考文献(1), (2)より改変
※参考文献(1), (2)より改変
【参考文献】
(1) McKean J, et al: Emerg Med Clin North Am. 2016 May;34(2):377-86. "Abdominal Pain in the Immunocompromised Patient-Human Immunodeficiency Virus, Transplant, Cancer."
(2) Spencer SP, et al: Curr Probl Diagn Radiol. 2009 Jul-Aug;38(4):145-55. "Multidetector computed tomography of the acute abdomen in the immunocompromised host: a pictorial review."